|
© Borgis - Postępy Nauk Medycznych 6, s. 469-473
*Jerzy Robert Ładny1, Marzena Wojewódzka-Żelezniakowicz1, Sławomir Lech Czaban1, Anna Nielepiec-Jałosińska2
Masywne krwawienie z żylaków przełyku jako problem diagnostyczno-leczniczy. Standardy postępowania w szpitalnym oddziale ratunkowym
Oesophageal variceal hemorrhage. Guidelines for Emergency Departments
1Zakład Medycyny Ratunkowej i Katastrof Uniwersytetu Medycznego w Białymstoku
Kierownik Zakładu: prof. dr hab. med. Jerzy Robert Ładny 2O?rodek Nowoczesnych Metod Kształcenia Centrum Medycznego Kształcenia Podyplomowego w Warszawie Kierownik O?rodka: prof. dr hab. med. Jacek Jastrzębski Streszczenie
Dane z pi?miennictwa wskazujš na wysokš – drugš, trzeciš pozycję żylaków przełyku w?ród przyczyn krwawienia z górnego odcinka przewodu pokarmowego (GOPP). Je?li chodzi jednak o najwyższy wska?nik ?miertelno?ci w porównaniu z innymi chorobami przebiegajšcymi z masywnym krawieniem z GOPP, żylaki przełyku zajmujš niechlubne pierwsze miejsce. Występujš one w przebiegu nadci?nienia wrotnego, którego najczęstszš przyczynš w Polsce jest marsko?ć wštroby. U każdego pacjenta z tym schorzeniem należy przeprowadzać badania endoskopowe w celu potwierdzenia bšd? wykluczenia żylaków przełyku. Ich obecno?ć jest wskazaniem do rozpoczęcia leczenia farmakologicznego. Krwotok z żylaków przełyku trafiajšcy do szpitalnego oddziału ratunkowego (SOR) jest stanem zagrożenia życia. Wymaga wyrównania zaburzeń hemodynamicznych i wdrożenia stosownego leczenia: farmakologicznego, endoskopowego, z zakresu radiologii zabiegowej bšd? chirurgicznego. Autorzy pracy przedstawiajš przyjęty w SOR Uniwersyteckiego Szpitala Klinicznego w Białymstoku algorytm postępowania u chorych z masywnym krwotokiem z żylaków przełyku. Słowa kluczowe: żylaki przełyku, krwawienie, leczenie, standardy postępowania w SOR
Summary
Literature data indicates that esophageal varices are on second or third position as a cause of upper gastrointestinal bleeding (UGIB). In comparison to other diseases with UGIB esophageal varices have the highest rate of morbidity and mortality. Esophageal varices result from portal hypertension, which in turn has a number causes. The most common cause of portal hypertension in Poland is hepatic cirrhosis. Each patient with this disease should undergo endoscopic examination. In case of esophageal varcies drug treatment should be introduced. Variceal bleeding is life-threatening, and the first priorities in Emergency Department are cardiovascular stabilization and intravenous fluid replacement. Arrest of acute bleeding may be necessary before physical examination can be carried out. Endoscopy should be performed as soon as possible to exclude causes of bleeding other than varices, since some other therapeutic procedures are specific for variceal hemorrhage including endoscopy, injection sclerotherapy, balloon tamponade, drug treatment, radiology and surgery procedures due to presented by authors algorithm. Key words: bleeding esophageal varices, diagnosis, management, emergency department
Krwawienie z górnego odcinka przewodu pokarmowego (GOPP) oznacza krwawienie z przełyku, żołšdka, dwunastnicy. O masywnym krwotoku mówimy wówczas, gdy dochodzi do utraty przynajmniej 1 litra krwi w krótkim okresie czasu. Głównymi przyczynami masywnego krwawienia z GOPP sš wrzody trawienne (35-50%), zapalenie błony ?luzowej żołšdka (ostre, nadżerkowe) (10-25%), żylaki przełyku (10-30%), zapalenie błony ?luzowej, nadżerka, wrzód przełyku (5-10%) oraz zespół Mallory-Weissa (5-20%) (1). Inne przyczyny krwawień z GOPP występujš rzadziej. Dane te wskazujš na wysokš – drugš, trzeciš pozycję żylaków przełyku w?ród przyczyn krwawienia z GOPP, ale je?li chodzi o najwyższy wska?nik ?miertelno?ci i zachorowalno?ci w porównaniu z innymi chorobami przebiegajšcymi z masywnym krwawieniem z GOPP, żylaki przełyku zajmujš niechlubne pierwsze miejsce. Podczas pierwszego incydentu krwawienia z GOPP umiera od 30 do 50% chorych. U większo?ci tych, co przeżyli pierwszy incydent, następny pojawi się w cišgu 6 tygodni, przy czym u 50-70% chorych incydent krwawienia wystšpi ponownie podczas hospitalizacji. Roczny wska?nik przeżycia po pierwszym krwotoku wynosi od 30 do 82% i w znaczšcej mierze zależy od stopnia niewydolno?ci wštroby (2).
Żylaki przełyku występujš w przebiegu nadci?nienia wrotnego, którego najczęstszš przyczynš w Polsce jest marsko?ć wštroby powodowana wirusowym zapaleniem wštroby lub nadużywaniem alkoholu (3, 4). Zwiększony opór przepływu krwi w układzie wrotnym powoduje wzrost ci?nienia w żylnych naczyniach trzewnych. Rozwija się, omijajšce wštrobę, wrotno-systemowe kršżenie oboczne, z majšcymi znaczenie kliniczne żylakami przełyku i żołšdka. Nadci?nienie wrotne utrwala się i nasila pod wpływem wyrównawczego zwiększenia napływu krwi do łożyska trzewnego. Prawidłowe ci?nienie w żyle wrotnej wynosi 5-7 mmHg, nadci?nienie wrotne rozpoznaje się przy warto?ci>10 mmHg. Do krwawienia z żylaków dochodzi, gdy ci?nienie przekroczy 12 mmHg (2, 3).
Żylaki przełyku i żołšdka dotyczš połowy chorych z marsko?ciš wštroby. Często?ć ich występowania zależy od stopnia niewydolno?ci wštroby (tab. 1).
Tabela 1. Klasyfikacja Childa i Pugha (4).
Stopnie: A (5-6 punktów), B (7-9 punktów), C (10-15 punktów).
U chorych w grupie A wg Childa żylaki przełyku występujš w około 40%, podczas gdy u osób z grupy C w 85%. Do grupy wysokiego ryzyka krwawienia należš osoby kontynuujšce picie alkoholu, z ciężkimi zaburzeniami funkcji wštroby (grupa C), u których badaniem endoskopowym stwierdzono duże żylaki, z przebarwieniami w postaci czerwonych pasm i wi?niowych plam. Ryzyko krwawienia jest duże, gdy ci?nienie w żyle wrotnej przekracza 12 mmHg (3).
U każdego chorego z marsko?ciš wštroby należy przeprowadzać badania endoskopowe w celu potwierdzenia bšd? wykluczenia obecno?ci żylaków (ryc. 1). W przypadku ich obecno?ci należy wdrożyć odpowiednie leczenie, ale i tak pomimo jego stosowania, masywne krwawienie z żylaków wystšpi u 25-35% chorych. Leczenie farmakologiczne polega na podawaniu β-blokerów (np. propranolol), które zwalniajš czynno?ć serca, zmniejszajš przepływ trzewny oraz obniżajš ci?nienie wrotne, także w żylakach przełyku. W grupie osób stosujšcych β-blokery ryzyko pierwszego krwawienia było mniejsze w porównaniu z pacjentami otrzymujšcymi placebo. Często?ć krwawienia zmniejszyła się z 22-35% do 17-22%. Odnotowano także wzrost wska?nika przeżycia (2). Przy braku możliwo?ci oceny wielko?ci ci?nienia wrotnego dawkę leku ustala się empirycznie. Często?ć akcji serca należy zmniejszyć o 25% lub do warto?ci 55/min β-blokery powinny być stosowane u wszystkich chorych z grupy ryzyka. Gdy kuracja została rozpoczęta powinna być kontynuowana przez całe życie (2,4). W przypadku nietolerancji leku, u osób z cukrzycš typu 1, astmš oskrzelowš, przewlekłym zapaleniem oskrzeli lub rozedmš płuc β-blokery mogš być zastšpione azotanami: monoazotanem i diazotanem izosorbidu (Mononit, Sorbonit). Leki te rozszerzajšc naczynia zmniejszajš opór wewnštrzwštrobowy i ci?nienie w żyle wrotnej (5).
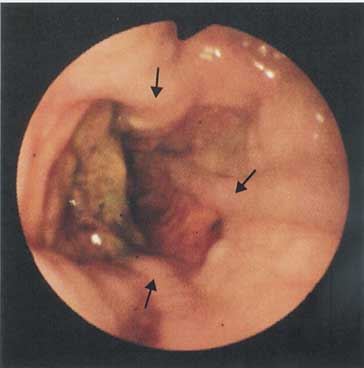 Ryc. 1. Żylaki w dystalnej czę?ci przełyku (strzałki). Obraz endoskopowy. Badania na rzecz SOR wykonywane sš przez zespół endoskopistów z Kliniki Gastroenterologii i Chorób Wewnętrznych UM w Białymstoku (Kierownik Kliniki: prof. dr hab. Andrzej Dšbrowski).
Rola skleroterapii w profilaktyce krwawienia z żylaków przełyku nie jest ustalona i obecnie nie rekomenduje się jej na tym etapie rozwoju choroby. Wstępne obiecujšce wyniki uzyskano stosujšc jako profilaktykę krwawienia, endoskopowe podwišzanie żylaków (gumowe pier?cienie).
Krwotok z żylaków przełyku trafiajšcy do szpitalnego oddziału ratunkowego jest stanem zagrożenia życia, tak więc zasadnicze znaczenie ma podtrzymanie czynno?ci układu kršżenia i uzupełnienie płynów w łożysku naczyniowym. Wyrównywanie zaburzeń hemodynamicznych (przetaczanie płynów, krwi) należy przeprowadzać z rozwagš. Ci?nienie skurczowe nie powinno przekraczać 80-90 mmHg. Warto?ci hematokrytu należy utrzymywać na poziomie 25-30%, hemoglobiny – 100g/L, diurezy nieco ponad 30 ml/godz. W ten sposób unika się zwiększenia ci?nienia wrotnego, co mogłoby doprowadzić do nawrotu krwawienia. Jeżeli poziom płytek jest poniżej 50 tys./mm konieczne jest przetoczenie koncentratu płytek. Pacjentów z masywnym krwotokiem oraz zaburzeniami ?wiadomo?ci (encefalopatia) intubuje się, ponieważ istnieje duże ryzyko zachły?nięcia się krwiš i tre?ciš żołšdkowš z następowym rozwojem niewydolno?ci oddechowej. U chorych masywnie krwawišcych, z marsko?ciš wštroby, często dochodzi do rozwoju ciężkich zakażeń bakteryjnych (66%). Profilaktyczne zastosowanie antybiotyku (7 dni) zmniejsza wska?nik zakażeń i ?miertelno?ć (6). Często konieczne jest zatrzymanie krwotoku zanim wykona się badanie fizykalne chorego. Jak najszybciej powinno się wykonać badanie endoskopowe. Dora?ne badanie endoskopowe pozwala rozpoznać ?ródło krwawienia. Poza pęknięciem żylaków przełyku, krwawienie może być spowodowane: wrzodem trawiennym, żylakami żołšdka i dwunastnicy oraz gastropatiš zastoinowš zwišzanš z nadci?nieniem wrotnym. Różnicowanie to jest istotne ponieważ każda z tych jednostek wymaga odmiennego postępowania.
Leczenie endoskopowe polega na ostrzykiwaniu żylaków ?rodkami obliterujšcymi bšd? na zakładaniu na żylaki gumowych pier?cieni. Obie metody sš bardzo skuteczne i zatrzymujš krwawienie w 80-90% przypadków. Najczę?ciej występujšcymi powikłaniami leczenia sš: owrzodzenia błony ?luzowej (80%), nasilenie krwawienia (20%), ból za mostkiem, wzrost temperatury, przej?ciowa dysfagia, rzadziej przedziurawienie czy zwężenie przełyku (5). Metoda zakładania gumowych pier?cieni daje mniej powikłań, jednak jej zastosowanie wymaga lepszej wizualizacji, co może być trudne do osišgnięcia w przypadku masywnego krwawienia.
Wła?ciwie zastosowana sonda Sengstakena-Blakemoora zatrzymuje krwawienie u większo?ci chorych (40-90%). Po dekompresji balonów, krwotok nawraca jednak u połowy leczonych w cišgu następnych 24 godzin. Leczenie krwawienia za pomocš sondy zwišzane jest z dużym ryzykiem zachły?nięcia lub przedziurawienia przełyku obarczone jest znacznym wska?nikiem ?miertelno?ci (6-20%) (5). Podanie leków uspokajajšcych (encefalopatia!) i intubacja chorego zmniejszajš ryzyko wystšpienia powikłań. Ten rodzaj leczenia rezerwuje się dla 10-20% pacjentów z masywnym krwotokiem, u których nie uzyskuje się hemostazy metodš farmakologicznš i endoskopowš.
Farmakologiczne leczenie krwotoków z żylaków przełyku polega na stosowaniu leków naczyniowoczynnych, takich jak wazopresyna i somatostatyna oraz ich analogi. Wazopresyna zmniejsza przepływ trzewny i ci?nienie wrotne. Z uwagi a krótki czas połowiczego rozpadu musi być podawana w cišgłym wlewie dożylnym. Może powodować skurcz naczyń systemowych prowadzšc do zawału serca i jelit. Skojarzenie leczenia z nitroglicerynš wzmaga działanie wazopresyny i zmniejsza ilo?ć powikłań. Skuteczno?ć wazopresyny ocenia się na 52%. Jest to wynik podobny do wska?nika spontanicznego zatrzymania krwotoku. Terlipressin, syntetyczny analog wazopresyny powoduje mniej efektów ubocznych i z uwagi na dłuższy okres trwania może być podawany w jednorazowej dawce. Somatostatyna i jej syntetyczne analogi zatrzymujš krwawienie bardziej skutecznie jak wazopresyna i jej analogi, w 85%. Leki te zmniejszajš poposiłkowe przekrwienie jelit i ci?nienie wrotne. Wywołujš niewielkie efekty uboczne w postaci hiperglikemii i kurczu jelit. Ponieważ nie oddziałujš na kršżenie systemowe mogš być podawane bez specjalnego monitorowania. Wazopresyna i somatostatyna inicjujš hemostazę, umożliwiajšc organizację leczenia endoskopowego oraz zapobiegajš nawrotowi krwawienia. Powinny być stosowane przez 5 dni. Najlepszš kontrolę krwawienia oraz zmniejszenie zapotrzebowania na krew uzyskuje się poprzez skojarzenie leczenia farmakologicznego z endoskopowym (2, 3, 4, 5, 6). W 5-6 dobie po zatrzymaniu krwawienia należy powtórzyć badanie endoskopowe.
Przezszyjne wewnštrzwštrobowe zespolenie wrotno-systemowe – TIPS ( Transjugular Intrahepatic Portosystemic Shunt) wytwarza się wewnštrzwštrobowo poprzez umieszczenie stentu pomiędzy żyłš wštrobowš i wrotnš, drogš nakłucia żyły szyjnej. Zabieg wykonuje się pod kontrolš radiologicznš. TIPS odpowiada hemodynamicznie chirurgicznemu zespoleniu wrotno-systemowemu metodš bok do boku. ?miertelno?ć i zachorowalno?ć sš jednak mniejsze w porównaniu z leczeniem operacyjnym, a krwawienie zostaje zatrzymane w 73-96% przypadków (5, 7). Po zastosowaniu tej metody często dochodzi do encefalopatii, szczególnie u pacjentów z niewydolno?ciš wštroby. Ogólny wska?nik przeżycia nie jest wyższy niż w grupie pacjentów leczonych metodami endoskopowymi (4). Niedrożno?ć zespolenia pojawia się w 31% przypadków po 1. roku i w 47% po dwóch latach (4). Z innych powikłań wymienia się: krwawienie, zakażenie (ropnie wštroby) i niedrożno?ć zespolenia. Przezszyjne wewnštrzwštrobowe zespolenie wrotno-systemowe wykonuje się często jako etap do przeszczepu wštroby (9). Rodzaje zespoleń wrotno-systemowych przedstawiono w tabeli 2.
Tabela 2. Rodzaje zespoleń wrotno-systemowych (4).
W przypadku, gdy krwawienia nie można opanować farmakologicznie i endoskopowo, a TIPS jest niedostępny bšd? trudny technicznie do przeprowadzenia, konieczne może okazać się wytworzenie zespolenia odbarczajšcego. Wykonanie dora?ne tego typu zabiegu zwišzane jest z 20-50% ?miertelno?ciš. W okresie okołooperacyjnym ryzyko zgonu zależy raczej od rezerwy czynno?ciowej wštroby, niż od rodzaju wytworzonego zespolenia. Leczenie chirurgiczne jest bardzo skuteczne w zatrzymywaniu krwawienia. Odwrócenie przepływu krwi wrotnej przez wštrobę, w przypadku zespoleń nieselektywnych może jednak przyspieszyć wystšpienie objawów niewydolno?ci wštroby i wywołać encefalopatię u 25 do 50% chorych (4, 8). Poza wykonaniem zespoleń wrotno-systemowych krwawienie z żylaków przełyku można opanować, dokonujšc przy pomocy staplera poprzecznego przecięcia nadwpustowej czę?ci przełyku łšcznie z rewaskularyzacjš okolicy przełykowo-wpustowej. Jest to szybki i bezpieczny sposób zapewniajšcy kontrolę krwawienia u 90-95% operowanych.
Krwawienie z żylaków przełyku nawraca u 2/3 chorych, najczę?ciej w okresie pierwszych sze?ciu tygodni po pierwszym epizodzie. Czynnikami predysponujšcymi do ponownego krwawienia sš: ciężkie pierwotne krwawienie ze znacznym spadkiem ci?nienia, wymagajšce przetoczenia dużych ilo?ci krwi, niewydolno?ć wštroby, obecno?ć encefalopatii, niewydolno?ć nerek, duże żylaki, czynne krwawienie lub znamiona przebytego krwawienia podczas pierwszej endoskopii oraz wysokie ci?nienie wrotne (2, 3, 5, 6). Nieselektywne β-blokery zmniejszajš ryzyko nawrotów krwawienia o 40%, a wska?nik ?miertelno?ci o 20% (5). Endoskopowa seroterapia czy podwišzywanie żylaków stanowiš podstawowy element leczenia w zapobieganiu nawrotom krwawienia. Wska?nik ponownych krwawień zmniejsza się z 65 do 30% w cišgu 1 roku (2). Spada także ogólny wska?nik ?miertelno?ci. Leczenie obejmuje zwykle 5-6 sesji w odstępach 2-tygodniowych. W przypadku żylaków żołšdka bardziej skuteczne jest zastosowanie kleju akrylowego bšd? nieendoskopowych metod leczenia (np. TIPS). Przezszyjne zespolenie wrotno-systemowe jest bardzo skutecznš metodš w zmniejszaniu wska?nika ponownych krwawień (8-18%/rok). U ponad 25% osób dochodzi jednak do rozwoju encefalopatii, a ogólny wska?nik przeżycia nie jest wyższy niż w grupie pacjentów leczonych metodami endoskopowymi. Niedrożno?ć zespolenia pojawia się w 31% przypadków po 1 roku i w 47% po 2 latach. Zespolenie wykonuje się często jako etap na drodze do przeszczepu wštroby (2, 4).
W Szpitalnym Oddziale Ratunkowym Uniwersyteckiego Szpitala Klinicznego w Białymstoku przyjęto następujšcy algorytm postępowania z masywnym krwawieniem z żylaków przełyku (ryc. 2).
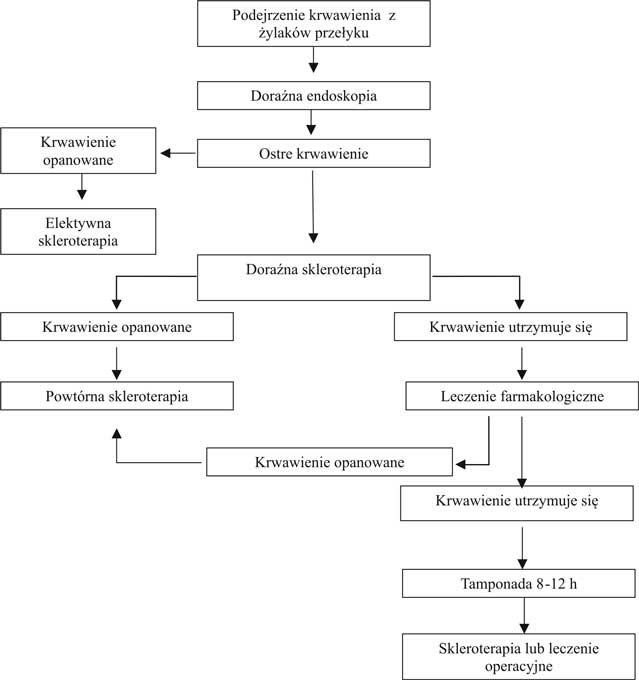 Ryc. 2. Algorytm postępowania z masywnym krwawieniem z żylaków przełyku.
Piśmiennictwo
1. Wallner G, Skoczylas T, Lundell L: Postępowanie u chorych z krwawieniem z górnego odcinka przewodu pokarmowego. Pol Przeg Chir 2007; 79, 1: 9-102
2. Sharara AI, Rockey DC: Gastroesophageal variceal hemorrhage. N Engl J Med. 2001; 345: 669-681.
3. Henderson JM, Barnes DS, Geisinger MA: Portal hypertension. Current Problems in Surgery. 1998; 35: 379-452.
4. Jarczyk G: Masywne krwawienie z górnego odcinka przewodu pokarmowego (cz. II). Gastroenterologii. 2002: 2 (7): 19-24.
5. Gow PJ, Chapman RW: Modern management of oesophageal varices. Postgrad Med J. 2001; 77: 75-81.
6. Garcia-Tsao G: Current management of the complications of cirrhosis and portal hypertension: variceal hemorrhage, ascites, and spontaneous bacterial peritonitis. Gastroenterology. 2001; 120: 726-748.
7. Kordecki K, Ładny JR: Zespolenia porto-cavalne technikš radiologii zabiegowej w leczeniu powikłań marsko?ci wštroby. I Zjazd Pol. Tow. Hepatologicznego, Szczecin, 1995; 27-28. 04.
8. Knechtle S, Rikkers LF: Portal hypertension: the role of shunting procedures. In: Cameron JL ed.: Current surgical therapy. 6th ed., St. Louis, Mosby, 1998; 373-379.
9. Klein AS: Portal hypertension: the role of liver transplantation. In: Cameron J.L. ed.: Current surgical therapy. 6th ed., St. Louis, Mosby.1998; 383-386.
otrzymano/received: 2009-02-04 zaakceptowano/accepted: 2009-03-26 Adres/address: *Jerzy Robert Ładny Zakład Medycyny Ratunkowej i Katastrof Uniwersytetu Medycznego w Białymstoku ul. Waszyngtona 15 A, 15- 274 Białystok tel./fax.: (0-85) 745-08-04 e-mail: ladnyjr@wp.pl Pełna wersja artykułu Masywne krwawienie z żylaków przełyku jako problem diagnostyczno-leczniczy. Standardy postępowania w szpitalnym oddziale ratunkowym dostępna w Czytelni Medycznej Borgis. |
Chcesz być na bieżąco? Polub nas na Facebooku: strona Wydawnictwa na Facebooku |








