|
© Borgis - Postępy Nauk Medycznych 10, s. 430-438
*Ewa Kalinowska
Jakość życia a zaburzenia osobowości u pacjentów z chorobą refluksową przełyku leczonych chirurgicznie
Quality of Life and Personality Disorders in Patients with Gastroesophageal Reflux Disease after Surgery
Promotor pracy doktorskiej: dr hab. n. med. Wiesław Tarnowski
SPSK CMKP im. Prof. W. Orłowskiego w Warszawie Klinika Chirurgii Ogólnej i Przewodu Pokarmowego Kierownik Kliniki: prof. dr hab. n. med. Krzysztof Bielecki Streszczenie
Wstęp Niewiele prac porusza temat zależności objawów choroby refluksowej (GERD) od czynników psychologicznych. Tak samo zbyt rzadko podlega ocenie jakość życia pacjentów przed i po terapii w chorobie refluksowej przełyku, mimo że GERD jest chorobą znacznie upośledzającą codzienną aktywność, życie socjalne i osobiste oraz wpływającą na aspekty psychiczne jednostki. Materiał i metody Do prospektywnego badania włączono pięćdziesięcioro pacjentów z udowodnioną chorobą refluksową i przepukliną rozworu przełykowego przepony. Po rutynowym badaniu, ocenie jakości życia za pomocą kwestionariusza GIQLI, badaniu psychologicznym (za pomocą testu MMPI) u pacjentów wykonywano laparoskopową fundoplikację. Trzy miesiące po operacji wszyscy pacjenci mieli wykonywaną ponowną ocenę jakości życia. Ocena w rok po operacji obejmuje: 24-godzinną pH-metrię, ocenę rodzaju towarzyszących dolegliwości oraz ocenę jakości życia przy pomocy testu GIQLI. Wyniki Pacjentów podzielono na dwie grupy w zależności od wyników testu MMPI. W przedoperacyjnym badaniu jakości życia, niezależnie od obecności lub braku podłoża psychologicznego zgłaszanych dolegliwości, subiektywna jakość życia jest zdecydowanie niższa niż średnia uzyskiwana w zdrowej populacji. U chorych, u których na zdiagnozowaną chorobę refluksową nakładają się zaburzenia psychiczne o typie somatyzacji widoczna jest poprawa w odczuwanej jakości życia, ale uzyskiwane wyniki nie mają znamienności statystycznej, zaś u pacjentów z tzw. „czystą postacią” choroby refluksowej poziom jakości życia zbliżający się do poziomu charakterystycznego dla zdrowej populacji. Wnioski – Jakość życia u chorych z GERD jest niska, zaś po zabiegu ulega poprawie, nie osiągając poziomu charakterystycznego dla zdrowej populacji. – Stwierdzane zaburzenia psychiczne pod postacią somatyzacji mają wpływ na odbiór odczuwanej jakości życia oraz wyniku terapeutycznego. – GIQLI to wystarczająco czułe narzędzie w wykrywaniu zmian po laparoskopowej fundoplikacji. Słowa kluczowe: choroba refluksowa przełyku, minesocki wielowymiarowy inwentarz osobowości, gastointestinal quality of life index
Summary
Background Little research has been performed regarding the psychological features of patients with symptoms characteristic of GERD. And also the quality of life (qol) in patients with reflux before and after treatment is too rarely assessed, although there is known that GERD is a disease which highly affects daily activity and social relations, personal life and has an influence on psychological aspects of a human being. Material and methods Fifty patients with a proven GERD and hiatal esophageal hernia (HHE) were included in a prospective study. After routine examinations, assessment of quality of life (GIQLI) and psychological investigation (MMPI test), all of them underwent laparoscopic fundoplication. Three months after operation all of the patients had quality of life assessment again. One year after the operation all of them underwent the medical history, quality of life assessment and also a 24-hour esophageal pH-metry. Results Patients were divided into two groups depending on the result of MMPI test. In preoperative GIQLI score, we could observe that independely on presence or absence of psychological symptoms, ql is lower than in healthy population. In patients with tendency to somatization improvement in GIQLI score is lower and isn´t statistacally significant, and qol in patients without tendency to somatization is significantly higher and the score of GIQLI is closed to that of a healthy population. Conclusion 1.The quality of life in GERD patients the before operation is low while after the operation it improves but doesn´t reach the level typical of healthy population. 2.Observed psychological disturbances (tendency to somatise) have significant impact on qol and treatment outcome. 3.GIQLI is the instrument sensitive enough to detect changes after laparoscopic fundoplication. Key words: gastroesophageal reflux disease, minnesota multiphasic personality inventory, gastointestinal quality of life index
WSTĘP
Choroba refluksowa przełyku jest jednym z najbardziej istotnych problemów w gastroenterologii, a coraz częściej w chirurgii, ze względu na częstość jej występowania, znaczne obniżanie komfortu życia oraz liczne powikłania. Zdefiniowanie choroby refluksowej oraz jej postaci nie jest jednoznaczne (1, 2). Za chorobę refluksową przełyku (gastro-esophageal reflux disease – GERD), czyli patologiczne zarzucanie żołądkowo-przełykowe, uważa się potwierdzone obiektywnymi metodami diagnostycznymi zarzucanie do przełyku treści żołądkowej (kwaśnej lub zasadowej, czasem z domieszką żółci), któremu towarzyszą subiektywne dolegliwości lub związane z nim powikłania. Całkowity czas ekspozycji błony śluzowej przełyku na kwaśną treść żołądkową z pH<4, 0, przekraczający 4, 5% czasu 24-godzinnego badania jest warunkiem rozpoznania nieprawidłowego zarzucania żołądkowo-przełykowego (3-4).
Według definicji przyjętej na konferencji w Genval (5) termin refluks żołądkowo-przełykowy powinien być używany do wszystkich osób, które są eksponowane na ryzyko fizycznych powikłań związanych z zarzucaniem żołądkowo-przełykowym lub którzy doświadczają znacznego upośledzenia dobrego samopoczucia związanego ze zdrowiem. W definicji tej w ostatnich czasach coraz częściej uwzględnia się fakt, iż zespół towarzyszących chorobie refluksowej przełyku dolegliwości, mimo że nie jest to choroba bezpośrednio zagrażająca życiu, w istotny sposób pogarsza jakość życia chorego (1, 5, 6).
Jakkolwiek jakość życia jest pojęciem łatwym do zrozumienia intuicyjnie, to bardzo trudnym do zdefiniowania. To, co w medycynie podlega ocenie, to „zależna od zdrowia” jakość życia (Health Related Quality of Life-HRQL), na którą składa się rozszerzony wpływ procesu chorobowego na fizyczne, psychologiczne i socjalne aspekty życia oraz oddziaływanie na dobre samopoczucie (7, 8). HRQL nie uwzględnia innych czynników, które także wpływają na jakość życia, takich jak sytuacja finansowa, satysfakcja z pracy, życie rodzinne. Uważa się, że w celu pełnej oceny jakości życia należy bezwzględnie zmierzyć następujące parametry: samopoczucie, nasilenie objawów zależnych od choroby lub leczenia, zdrowie psychiczne i fizyczne oraz funkcjonowanie społeczne jednostki. Te różne aspekty jakości życia nazywane są domenami. Stąd jakość życia traktowana jest jako zmienna o wielu wymiarach, a każdy z tych wymiarów zawiera wiele wyróżników, które są przedmiotem oceny w badaniach klinicznych. Na ich podstawie konstruowane są narzędzia do pomiaru jakości życia związanej ze zdrowiem, zwane kwestionariuszami jakości życia. Obecnie dostępne są 3 typy kwestionariuszy (9, 10): 1. Kwestionariusze ogólne (Generic instruments). 2. Kwestionariusze oceniające nasilenie objawów chorobowych (Symptom severity instruments). 3. Kwestionariusze specyficzne dla choroby (Disease-specific instruments).W chwili obecnej używanie wiarygodnych, zatwierdzonych kwestionariuszy jakości życia pozwala oszacować także wyniki chirurgicznego leczenia chorych. Dane te stają się coraz szerzej akceptowane jako metoda pomiaru rezultatu chirurgicznego leczenia (9, 11). Ostatnie dane sugerują, że GERD ma zdecydowanie negatywny wpływ na jakość życia pacjentów, a u części chorych ten wpływ jest nawet większy niż u osób z cukrzycą, nadciśnieniem tętniczym, wrzodem dwunastnicy, po zawale serca, czy u kobiet po okresie menopauzy (10). Największy wpływ znajdujemy w aspektach zdrowotnych związanych z bólem, witalnością, fizycznym funkcjonowaniem. Typowe pomiary wyników leczenia są zbyt „wąskie”, aby zmierzyć potencjalne korzyści interwencji chirurgicznej, której celem jest całkowita likwidacja lub zmniejszenie nasilenia objawów, stąd wydaje się wskazane włączenie instrumentów mierzących jakość życia do tradycyjnej oceny wyników leczenia osób z chorobą refluksową. W literaturze anglojęzycznej można znaleźć wiele artykułów dotyczących dostępnych w świecie medycznym kwestionariuszy oceniających jakość życia chorych (7, 9, 10), a także wiele artykułów porównujących jakość życia pacjentów przed oraz po operacji laparoskopowej fundoplikacji (9, 12-14). Po operacji antyrefluksowej jakość życia chorych ulega zdecydowanej poprawie bądź jest porównywalna z tą, którą obserwujemy u osób zdrowych.
Patologiczne zarzucanie treści żołądkowej do przełyku występuje najczęściej z powodu niewydolnego połączenia żołądkowo-przełykowego i przejściowych relaksacji LES (niewydolność dolnego zwieracza przełyku), ale w diagnostyce i leczeniu GERD nie należy zapominać, że etiologia tej choroby jest wieloczynnikowa. Wśród mnogości wymienianych w literaturze przyczyn powstawania zarzucania żołądkowo-przełykowego istnieją prace podkreślające rolę czynników psychologicznych w rozwoju choroby, nasileniu objawów oraz epizodów nawracania schorzenia (15-17). Te psychologiczne aspekty, takie jak stres, emocje oraz cechy osobowościowe mają niezwykle ważny wpływ nie tylko na indywidualny odbiór objawów, ale także na wynik medycznej interwencji, satysfakcji z przeprowadzonej terapii, nasilenie ewentualnych powikłań leczenia oraz na odbiór jakości życia (18). Do tej pory niewiele wiadomo na temat roli czynników psychologicznych w chorobie refluksowej przełyku. Z dotychczasowych badań nad fizjologią funkcjonowania przewodu pokarmowego wysunięto wniosek, że na podstawowe wydzielanie soku żołądkowego oraz na amplitudę i częstotliwość skurczu mięśniówki przełyku mają wpływ emocje, uczucie niepokoju oraz cechy osobowościowe (19, 20). Niewiele prac porusza temat zależności objawów GERD od czynników psychologicznych. Istniejące dane sugerują, że blisko 50% chorych z chorobą refluksową uważa, że stres powoduje bądź nasila dolegliwości (21). Wśród chorych zgłaszających się do lekarza z powodu objawów choroby refluksowej jest grupa osób, u których dolegliwości nie znajdują potwierdzenia w wykonanych badaniach klinicznych. Dolegliwości somatyczne są prawdopodobnie najczęstszą formą przeżywania cierpienia psychicznego, a także komunikowania i przedstawiania go innym. Istnieje grupa zaburzeń, w których dolegliwości somatyczne, skargi na nie i szukanie pomocy stanowią jedyny lub dominujący objaw chorobowy. Różnorodne, nawracające, często zmieniające się objawy somatyczne są nazywane zaburzeniami somatyzacyjnymi. Jeżeli współistnieją jakieś choroby somatyczne, nie wyjaśniają one zakresu i nasilenia występujących dolegliwości i stanów przygnębienia (22-24). Według klasyfikacji ICD-10 (International Statistical Classification of Diseases and Health Problems. 10th Revision) (25) w Europie pacjenci, u których rozpoznaje się kategorię diagnostyczną zaburzeń somatyzacyjnych, charakteryzują się następującymi cechami klinicznymi: skargi somatyczne sugerują poważną chorobę fizyczną przy braku stwierdzanych zaburzeń usprawiedliwiających te skargi; czynniki psychologiczne i konflikty wydają się wiązać z występowaniem, zaostrzaniem i podtrzymywaniem zaburzenia; obserwuje się niekontrolowanie objawów somatycznych i nadmierne koncentrowanie się na sprawach zdrowia.
Przebieg zaburzenia ma charakter przewlekły i najczęściej łączy się z nieprawidłowym funkcjonowaniem interpersonalnym, rodzinnym i społecznym. Jako przyczyny ww. zaburzeń są przedstawiane konflikty psychologiczne i trudne sytuacje, problemy, których pacjent nie może rozwiązać – przewyższają one możliwości przystosowawcze jednostki. Reakcja taka umożliwia redukcję lęku i obronę przed doświadczaniem innych silnych negatywnych emocji. Osiągnięta w ten sposób „korzyść” jest powodem ponawiania tego typu zachowań (22, 23). Psychologiczne „korzyści” mogą mieć charakter pierwotny lub wtórny. Pierwotny charakter wzmocnień polega na bezpośrednim odreagowaniu lęków i osłabieniu występujących napięć, wtórny natomiast umożliwia doświadczenie troski i poczucia więzi emocjonalnej z otoczeniem lub prowadzi do uniknięcia innych, poważnych stresogennych sytuacji.
Celem powyższej pracy było: zidentyfikowanie spośród chorych z rozpoznaną chorobą refluksową grupy pacjentów ze współistniejącymi zaburzeniami psychicznymi (zaburzeniami somatyzacyjnymi); ocena wpływu leczenia operacyjnego (laparoskopowej fundoplikacji) na jakość życia chorych z patologicznym zarzucaniem żołądkowo-przełykowym oraz ocena wpływu stwierdzanych zaburzeń psychicznych na odczuwaną przez pacjentów jakość życia zarówno przed, jak i po zabiegu operacyjnym.
MATERIAŁ I METODY
Grupą badaną było 50 pacjentów z rozpoznaną chorobą refluksową, będących pod opieką Kliniki Chirurgii Ogólnej i Przewodu Pokarmowego CMKP im. prof. W. Orłowskiego w Warszawie w latach 2003-2005. W grupie tej 54% stanowiły kobiety (27 osób), 46% – mężczyźni (23 osoby) w wieku od 22 do 75 lat (średni wiek wyniósł 49, 64±14, 37). U każdego chorego przeprowadzono następujące badania przedoperacyjne: badanie podmiotowe (w tym ocena rodzaju dolegliwości towarzyszących chorobie), przedmiotowe, rutynowe badania przedoperacyjne, badanie radiologiczne przełyku z kontrastem, badanie endoskopowe górnego odcinka przewodu pokarmowego, ocenę osobowości za pomocą testu Minnesota Multiphasic Personality Inventory (MMPI) oraz ocenę jakości życia za pomocą Gastrointestinal Quality of Life Index (GIQLI). W razie wątpliwości co do istnienia choroby refluksowej u pacjentów wykonywano badanie 24-godzinną pH-metrię. Chorzy na podstawie badań przedoperacyjnych zostali zakwalifikowani do jednego z trzech rodzajów laparoskopowej fundoplikacji (w modyfikacji Nissena – 59% chorych, Toupet – 33% bądź Dora – 8%). Operacje wykonywano w sposób typowy, opisy dostępne w literaturze (4, 12, 13, 26, 27).
W trzy miesiące po operacji u każdego z pacjentów wykonano ponowną ocenę podmiotową rodzaju towarzyszących dolegliwości oraz ocenę jakości życia za pomocą testu GIQLI.
Ocena w rok po operacji obejmuje: 24-godzinną pH-metrię, ocenę rodzaju towarzyszących dolegliwości oraz ocenę jakości życia za pomocą testu GIQLI.
Test oceny osobowości: Minnesocki Wielowymiarowy Inwentarz Osobowości (ang. Minesota Multiphasic Personality Inventory – MMPI)
Kwestionarusz MMPI jest adaptacją amerykańskiego testu Minesota Multiphasic Personality Inventory. Najbardziej użyteczną formą jest wersja komputerowa, którą zastosowano w powyższym badaniu (wersja S.R. Hathway & J.C. McKinley – MMPI 6, 0(r) MBM, 1998). Test składa się z 566 twierdzeń, które są oceniane przez badanego jako „prawdziwe” lub „fałszywe” w odniesieniu do własnej osoby. Treść twierdzeń dotyczy takich aspektów jak: ogólny stan zdrowia, przejawy zachowań neurotycznych lub psychotycznych, przystosowanie społeczne, problemy małżeńskie, rodzinne, postawy wobec innych osób, stosunek do obowiązujących systemów normatywnych, tradycji, religii itp. (28). Podstawowymi skalami testu są trzy skale kontrolne (skala L – kłamstwa, skala F – niska częstość, skala K – korekcja), służące ocenie postawy badanego wobec badania (oceniające trafność diagnostyczną testu) i dziesięć skal klinicznych badających określone wymiary osobowości. Te skale to: 1 – Hipochondria (w skrócie Hd lub Hs), 2 – Depresja (D), 3 – Histeria (Hy), 4 – Psychopatia (Pd lub Ps), 5 – Męskość-Kobiecość (Mf), 6 – Paranoja (Pa), 7 – Psychastenia (Pt), 8 – Schizofrenia (Sc), 9 – Mania (Ma) oraz skala 0 – Introwersja społeczna (Si). Przy interpretacji testu szczególne znaczenie mają nie wyniki na poszczególnych skalach, ale kształt wykreślonego profilu osobowości (psychogram – profil normatywny) i konfiguracja ww. skal.
Psychogenny charakter zaburzeń somatyzacyjnych bądź dysocjacyjnych znajduje swoje odzwierciedlenie w profilu osobowości pacjentów. W profilach tych można zaobserwować podwyższone wartości wskaźników Hipochondrii (1) i Histerii (3) w odniesieniu do wartości w skali Depresji (2) (tzw.”dolinka konwersyjna”) co świadczy o udziale mechanizmu konwersji w powstawaniu tych zaburzeń (23, 29), przez innych autorów nazywanym obronnym mechanizmem somatyzacji i zaprzeczania (30) (ryc. 1). Sam mechanizm konwersji (conversio, odwrócenie) to jeden z mechanizmów obronnych znanych w psychologii. Jest to generowanie przez podświadomość rozmaitych (pozornych lub rzeczywistych) dolegliwości fizycznych w celu uzasadnienia niepodejmowania działań przez jednostkę lub odwrócenia jej uwagi od niechcianych myśli i uczuć.
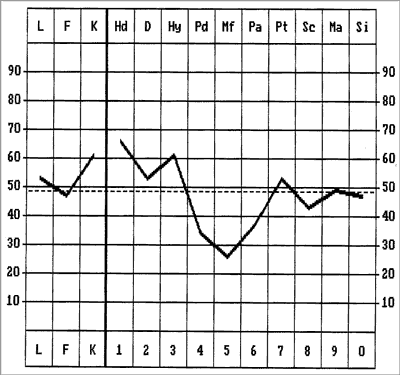 Ryc. 1. Przykładowy profil normatywny z obecną „dolinką konwersyjną”.
Gastrointestinal Quality of Life Index (GIQLI)
Wg autorów (31) GIQLI jest kwestionariuszem specyficznym tylko dla schorzeń układu pokarmowego (tzw. kwestionariusz specyficzny układowo), wg innych naukowców zaliczany jest do typowych instrumentów specyficznych chorobowo (6, 7, 10, 31). Jest on najczęściej używanym narzędziem pomiaru jakości życia wśród instrumentów specyficznych dla choroby refluksowej. GIQLI jest rekomendowany przez European Study Group for Antireflux Surgery. Od momentu powstania kwestionariusza GIQLI został on wykorzystany w wielu klinicznych badaniach naukowych oceniających jakość życia u chorych z chorobą refluksową przełyku przed i po operacji fundoplikacji (11, 12, 13, 32).
GIQLI jest wielozakresową konstrukcją, składającą się z 36 pytań oceniających 5 zakresów: 19 pytań poświęconych jest objawom chorobowym, 7 pytań dotyczy ogólnego stanu fizycznego chorego, 4 pytania dotyczą socjalnego funkcjonowania, 5 pytań poświęconych jest emocjom chorego, jedno pytanie dotyczy wpływu leczenia zachowawczego na samopoczucie chorego.
Każde pytanie punktowane jest od 0 do 4 punktów (0 – najgorsza, 4 – najlepsza opcja). Suma punktów z odpowiedzi stanowi o całkowitej ilości punktów (144 – najwyższa punktacja). Wyniki, które średnio uzyskuje zdrowa populacja to 122,6 pkt.
Ocena objawów podmiotowych
Obecność objawów choroby refluksowej oceniano według utworzonego formularza badania przedoperacyjnego chorych z zarzucaniem żołądkowo-przełykowym, zawierającego pytania o najczęściej występujące i najbardziej charakterystyczne, według piśmiennictwa, objawy choroby refluksowej (1, 4).
Analiza statystyczna wyników
Wyniki opracowywano w arkuszu kalkulacyjnym Excel(r) 2000 (Microsoft Corp, Ca, USA) i poddano analizie statystycznej w programie GraphPad Prism v.4.1. (GraphPad Software, San Diego, CA, USA oraz Statistica 6,0), z wykorzystaniem testu t-studenta, testu nieparametrycznego Mann-Whitneya, dwustronnego testu różnic Yates corrected Chi-square, jednoczynnikowej analizy wariancji (ANOVA) dla zmiennych niepołączonych popartej post-hoc testem Tukey´a lub testu Kruskal-Wallis´a popartego testem post-hoc Dunna, których używano do wykazania statystycznych różnic między punktacją uzyskaną w GIQLI przed i po zabiegu operacyjnym we wszystkich wyróżnionych grupach chorych. Korelacje badano przy użyciu testów Pearsona i Spearmana.
Wyniki wyrażano w postaci średnich arytmetycznych i odchyleń standardowych (średnia ±SD). We wszystkich analizach p<0, 05 uznawano za poziom istotności statystycznej.
WYNIKI
Na podstawie wykreślonego psychogramu normatywnego w badaniu MMPI badaną grupę pacjentów podzielono na dwie następujące podgrupy chorych:
pacjentów, u których w profilu normatywnym w obrębie pierwszych trzech skal klinicznych zaobserwowano wyższe wartości Hd (Hipochondrii) i Hy (Histerii) (skale 1 i 3) względem skali D (Depresji) (skala 2) (tabela 1). Świadczy to o tym, że pacjenci ci mają tendencję do somatyzacji istniejących objawów psychologicznych i przyjęto jako powszechną nazwę tego układu „dolinka konwersyjna”. Grupa ta została nazwana jako pacjenci z konwersją (odpowiednio kobiety/mężczyźni z konwersją). Są to pacjenci, u których obok zdiagnozowanej choroby refluksowej stwierdza się tendencję do konwersji objawów psychologicznych w objawy somatyczne;
Tabela 1. Wyniki uzyskane w kwestionariuszu GIQLI przez pacjentów (przy uwzględnieniu całej badanej grupy, podziału na chorych z konwersją i bez) przed operacją oraz w 3 m-ce i w rok po zabiegu fundoplikacji.
Małe litery w kolumnach oznaczają różnice statystyczne pomiędzy GIQLI przed operacją, 3 m-ce i rok po operacji (one-way ANOVA followed by post-hoc test Tukey). Gwiazdki w wierszach oznaczają różnice statystyczne pomiędzy GIQLI przed, 3 m-ce i rok po operacji u pacjentów z konwersją i bez konwersji (Student t-test).
Dwóch pacjentów, u których w profilu normatywnym MMPI nie zaobserwowano ww. tendencji w układzie skal klinicznych (profil osobowościowy nie wskazywał na istnienie zjawiska somatyzacji, co świadczyło o braku podłoża psychologicznego choroby). Grupa ta została nazwana w dalszej części pracy jako pacjenci bez konwersji (odpowiednio kobiety/mężczyźni bez konwersji)
W badanej grupie chorych, wraz z podziałem na pacjentów z konwersją i bez konwersji, nie zauważamy istnienia zasadniczych różnic pomiędzy podgrupami, biorąc pod uwagę zarówno charakterystykę ogólną badanych populacji (tj. płeć, wiek, wykształcenie, stan cywilny, miejsce zamieszkania), ilość i jakość zgłaszanych objawów, zmiany patologiczne w badaniach dodatkowych, poziom subiektywnie pojmowanej jakości życia, jakości zastosowanej przed zabiegiem farmakoterapii oraz w końcu rodzaju zastosowanego leczenia operacyjnego. Mimo sugerowanych w literaturze różnic w grupie pacjentów z zaburzeniami somatyzacyjnymi (przeważają kobiety w wieku pokwitania i we wczesnych latach dojrzałych, osoby gorzej wykształcone, o niższej pozycji społecznej i ekonomicznej (22, 24)), w badanej grupie zaburzenia psychiczne odnajdujemy głównie u osób ze średnim i wyższym wykształceniem, bez zaznaczonej przewagi kobiet, pozostających w związku małżeńskim i mieszkających w dużych miastach.
Ocena przed- i pooperacyjna jakości życia za pomocą GIQLI
W tabeli 1 pokazano uzyskane punktowe wyniki w GIQLI w obrębie całej badanej grupy pacjentów wraz z podziałem na pacjentów z konwersją i bez konwersji .
Na podstawie uzyskanych wyników, przedstawionych w powyższej tabeli widać, iż u pacjentów z chorobą refluksową, niezależnie od obecności lub braku podłoża psychologicznego zgłaszanych dolegliwości, odczuwana subiektywna jakość życia jest zdecydowanie niższa niż średnia uzyskiwana w zdrowej populacji (91±20 vs 122, 6±8, 5 punktów). Następne spostrzeżenie dotyczy poprawy odczuwanej jakości życia po operacji już w trzy miesiące po zabiegu operacyjnym, zaś wyniki uzyskiwane w rok po operacji są tego potwierdzeniem. Jednak biorąc pod uwagę badaną grupę jako całość zauważamy, że choć poziom jakości życia w rok po operacji uległ istotnej statystycznie poprawie, jest ona niższa niż u zdrowej populacji (109±18). Dokonując podziału badanej grupy na pacjentów bez konwersji i pacjentów z konwersją można zauważyć zasadnicze różnice między poszczególnymi grupami. Pacjenci bez konwersji w rok po operacji w punktacji GIQLI uzyskują poziom odczuwanej jakości życia zbliżający się do poziomu charakterystycznego dla zdrowej populacji (116±12 vs 122, 6±8,5 punktów) i jest to poprawa wysoce znamienna statystycznie. Zaś w grupie chorych z konwersją, w rok po zabiegu operacyjnym widoczna jest poprawa w odczuwanej jakości życia (91±18 vs 102±15 punktów), lecz uzyskiwane wyniki nie mają znamienności statystycznej. Potwierdzeniem tego spostrzeżenia jest także widoczna znamiennie statystyczna różnica pomiędzy punktacją w GIQLI w rok po operacji w grupie bez konwersji w stosunku do grupy z konwersją (116±12 vs 102±15 punktów).
Ocena zależności odczuwanego poziomu jakości życia w rok po operacji i ilości zgłaszanych objawów
Biorąc pod uwagę ilość zgłaszanych objawów przez chorych po operacji oraz poziom odczuwanej jakości życia (wyrażony liczbą punktów uzyskiwanych w GIQLI) zbadano, czy istnieją zależności pomiędzy dwoma ww. parametrami klinicznymi. Korelacje badano przy użyciu testów Pearson´a i Spearman´a (GraphPad Prism 4.0).
Zauważono, że zarówno u pacjentów z konwersją (Pearson r -0, 7526, P<0.0001, R2 0, 5665), jak i u pacjentów bez konwersji (Pearson r -0, 4748, p= 0, 0165, R2 0, 2255) istnieje następująca zależność: im wyżej odczuwana jakość życia, tym mniejsze spektrum odczuwanych dolegliwości.
DYSKUSJA
Podłoże psychologiczne istniejących chorób somatycznych bądź wyzwalane istniejącymi czynnikami psychologicznymi choroby somatyczne, czy w końcu przetwarzanie problemów psychologicznych w różnorodne objawy somatyczne, które nie znajdują potwierdzenia w wykonanych badaniach dodatkowych, są zjawiskami niezwykle złożonymi. U podłoża tych zaburzeń leży czynnik emocjonalny. Treści psychiczne zostają przetworzone w objawy somatyczne, jest to tzw. „mowa mózgu za pomocą narządów”. Jedną z najbardziej pojemnych kategorii z wyżej wymienianych zaburzeń nerwicowych są zaburzenia ukryte w klasyfikacji ICD-10 pod kodem F45, a nazwane zaburzeniami pod postacią somatyczną. Należą do nich somatyzacja, konwersja, psychogenne zaburzenia bólowe, hipochondria, atypowe zaburzenia somatyczne. Wg definicji przedstawionej w ICD-10, główną cechą tych zaburzeń jest powtarzające się występowanie objawów somatycznych z uporczywym domaganiem się badań lekarskich, pomimo negatywnych wyników tych badań i zapewnień lekarzy, że dolegliwości nie mają podstaw somatycznych. Jeśli współistnieją jakieś objawy somatyczne, nie wyjaśniają one charakteru i nasilenia objawów ani też przygnębienia i obaw o własne zdrowie. We współcześnie prowadzonych badaniach z zakresu schorzeń dotyczących przewodu pokarmowego, istnieją doniesienia o uwarunkowaniach psychologicznych wystąpienia konkretnych schorzeń czy objawów charakterystycznych dla chorób układu pokarmowego. Wiadomo, że ludzki przewód pokarmowy jest bardzo wrażliwy na pojawiające się czynniki emocjonalne, że na sekrecję soku żołądkowego i czynność motoryczną żołądka mają wpływ stres i nadmierne emocje. We wcześniejszych badaniach dowiedziono, że czynności powodujące wzrost niepokoju indukują wzrost amplitudy skurczów przełyku, zaś pewne cechy osobowościowe mają wpływ na labilne podstawowe wydzielanie soku żołądkowego czy opóźnione opróżnianie żołądka (19, 20).
Dolegliwości charakterystyczne dla choroby refluksowej są najczęściej zgłaszanymi dolegliwościami związanymi ze schorzeniami przewodu pokarmowego. Zanotowano wiele czynników, które mogą być odpowiedzialne za wystąpienie zarzucania żołądkowo-przełykowego i powodujące w konsekwencji uszkodzenie przełyku. Rola czynników psychologicznych w rozwoju choroby refluksowej jest nieznana, choć istnieją dowody, że tzw. ”stresory psychologiczne” mogą mieć wpływ na czynniki odpowiedzialne za rozwój choroby refluksowej. W ciągu ostatnich lat w literaturze anglojęzycznej pojawiły się także nieliczne doniesienia na temat wpływu obecności stresu bądź specyficznych uwarunkowań psychologicznych na odczuwanie objawów typowych dla choroby refluksowej, na indukcję wystąpienia GERD czy na satysfakcje z podjętego rodzaju terapii. Dane prezentowane w tych doniesieniach są sprzeczne.
Johnston i wsp. (17) oceniali za pomocą badania endoskopowego, pH-metrycznego, badania psychologicznego i pomiaru poziomu lęku pacjentów zgłaszających zgagę, następnie badaną grupę podzielili na tych, którzy prezentowali w badaniach dodatkowych zmiany patologiczne potwierdzające istnienie refluksu żołądkowo-przełykowego i na grupę bez odchyleń w badaniach dodatkowych. Nie zanotowano różnic pomiędzy grupą z czynnościową zgagą, a grupą z obiektywną obecnością refluksu, biorąc pod uwagę charakterystykę psychologiczną, istnienie wyższego poziomu niepokoju czy depresji. Na podstawie otrzymanych wyników wyciągnięto wniosek, że różnice w charakterystyce psychologicznej nie tłumaczą obecności czynnościowego schorzenia, jakim jest choroba refluksowa.
W innym doniesieniu Baker i wsp.(16) poddali dogłębnej analizie psychologicznej (za pomocą wielu instrumentów przeznaczonych do oceny psychologicznej) pacjentów z udokumentowaną chorobą refluksową. Pacjenci z patologicznym zarzucaniem żołądkowo-przełykowym różnili się od grupy kontrolnej (zdrowi osobnicy) w skali somatyzacji, depresji, niepokoju i intensywności zgłaszanych objawów.
W pracy prezentowanej przez Wrighta i wsp. (18) przedstawiono badanie dotyczące grupy 42 pacjentów zgłaszających objawy zgagi i ulewania. U wszystkich pacjentów wykonywano 24-godzinną pH-metrię. Połowa z tej grupy w ostatnich 90 minutach badania była poddana działaniu „psychologicznego stresora”. U wszystkich badanych mierzono poziom lęku, subiektywnie odczuwane objawy chorobowe oraz poziom kortyzolu. W uzyskanych wynikach stwierdzono, że obecność stresu indukowała znaczący wzrost poziomu kortyzolu oraz poziomu lęku, co nie szło w parze ze spadkiem mierzonego w przełyku pH. Jednak u chorych, którzy wiedzieli, że będą poddani stresowi zauważono bardzo silną pozytywną korelację między epizodami refluksu a nasileniem subiektywnie odczuwanych dolegliwości. Takie rezultaty badania skłoniły autorów do stwierdzenia, że u chorych poddanych stresowi obserwujemy większe nasilenie dolegliwości przy braku wzrostu refluksu, co może być odpowiedzialne za gorszą odpowiedź na tradycyjne leczenie. Wyniki te skłaniają do szukania połączenia między badaniami psychosomatycznymi a praktyką kliniczną w celu wynalezienia skuteczniejszej terapii GERD.
Niniejsza praca jest głosem w dyskusji w temacie poruszanym w ww. opracowaniach, dotyczącym wpływu obecności uwarunkowań psychologicznych, takich jak specyficzne cechy osobowościowe, głęboko ukryte w podświadomości konflikty, na nasilenie objawów choroby refluksowej oraz satysfakcję z terapii chirurgicznej, czego odzwierciedleniem jest subiektywnie pojmowana jakość życia.
W badaniu tym na podstawie testu MMPI pacjentów podzielono na dwie grupy – grupę z „czystą” postacią choroby refluksowej oraz grupę, u której na istniejące zarzucanie żołądkowo-przełykowe nakładały się stwierdzane w MMPI zaburzenia osobowościowe. W tym miejscu należy zaznaczyć, że u obydwu badanych grup obecność choroby refluksowej została potwierdzona w badaniach dodatkowych, wykonanych w celu kwalifikacji do zabiegu operacyjnego. W tej ostatniej, najbardziej interesującej grupie kryterium odróżniającym było istnienie w profilu normatywnym tzw.„dolinki konwersyjnej”, czyli podwyższonych wartości wskaźników Hipochondrii i Histerii w odniesieniu do wartości w skali Depresji (rycina 1). Taki układ skal świadczy o psychogennym charakterze zaburzeń somatyzacyjnych bądź dysocjacyjnych i świadczy o udziale obronnego mechanizmu konwersji, czyli odwrócenia (generowania przez podświadomość różnych dolegliwości fizycznych w celu uzasadnienia niepodejmowania pewnych działań lub odwrócenia uwagi od niechcianych myśli i uczuć) (23, 29), przez innych autorów nazywanym obronnym mechanizmem somatyzacji i zaprzeczania (30).Wg autorów polskiej wersji testu MMPI (28) taki układ skal („dolinka konwersyjna”) świadczy o bardzo silnej potrzebie interpretowania swoich problemów w sposób racjonalny i akceptowany społecznie – psychologiczne konflikty ujawniają się w postaci objawów somatycznych. Reakcja ta umożliwia redukcję lęku i obronę przed doświadczaniem innych silnych negatywnych emocji. Osoby te są nadmiernie zainteresowane funkcjonowaniem własnego ciała i jego zaburzeniami. Zgłaszają one szereg dolegliwości o bliżej niesprecyzowanym charakterze i lokalizacji, skarżą się na uczucie chronicznego zmęczenia i osłabienia. Często zresztą zgłaszane skargi somatyczne pełnią funkcję pozwalającą na uzyskanie kontroli nad otoczeniem i koncentracji na sobie. W powyższym badaniu dla potwierdzenia tezy, że obecność somatyzacji u pacjentów z chorobą refluksową poddanych zabiegowi fundoplikacji ma wpływ na subiektywnie odczuwaną satysfakcję z wyników leczenia operacyjnego, wykorzystano narzędzie do pomiaru jakości życia (kwestionariusz Gastrointestinal Quality of Life Index), ocenę nasilenia odczuwanych objawów i obiektywne badanie, jakim jest pH-metria przełyku.
Obecnie zagadnienie jakości życia jest przedmiotem intensywnych badań, czego dowodzi duża liczba doniesień na ten temat (6-8, 10, 33). Większość z nich dotyczy onkologii, jednak coraz powszechniej analizie poddawana jest HRQL w innych jednostkach chorobowych czy w całych gałęziach medycyny. Stąd zainteresowanie tym problemem także w chorobie refluksowej, tym bardziej że obniżenie jakości życia w patologicznym zarzucaniu żołądkowo-przełykowym jest zgodne z aktualną definicją choroby, jej intuicyjnym rozumieniem oraz wynikami badań. Zdumiewa także stopień, w jakim choroba obniża jakość życia pacjentów – nawet do stopnia porównywalnego lub większego niż w chorobie niedokrwiennej serca czy cukrzycy (10, 34). Ocena HRQL wydaje się istotnym, choć trudnym do określenia w kategoriach ilościowych parametrem klinicznym. Szczególnie istotna jest w tych dziedzinach medycyny, w których proces leczenia charakteryzuje duża dynamika przy niewielkich możliwościach obiektywizacji jego wyników. Funkcjonujące obecnie w badaniach klinicznych kwestionariusze można podzielić na trzy grupy: kwestionariusze ogólne, kwestionariusze oceniające nasilenie objawów chorobowych oraz kwestionariusze specyficzne dla choroby.
Żaden z kwestionariuszy nie jest odpowiedni do wszystkich sytuacji i schorzeń (9, 31). Wybór narzędzia oceny jakości życia musi zostawać przede wszystkim w zgodzie z celem badaczy i klinicystów, w zgodzie z kontekstem klinicznym oraz zakresem badanych aspektów życia.
W niniejszym badaniu zdecydowano się użyć do oceny jakości życia właśnie specyficzny układowo kwestionariusz GIQLI, biorąc pod uwagę przytoczone powyżej fakty, a także jego praktyczność, odpowiedniość, czułość i niezawodność oraz łatwość wypełniania przez samych pacjentów. Oceniana przed laparoskopową fundoplikacją jakość życia była zdecydowanie niska i wynosiła zbiorczo dla całej badanej grupy 91±20 punktów, przy czym trzeba pamiętać, że poziom, jaki średnio osiąga zdrowa populacja wynosi 122,6± 8,5 punkty. Tak niska punktacja osiągana przez chorych przed operacją była zgodna z danymi prezentowanymi w innych badaniach (Pointer i wsp. – GIQLI mierzony przed operacją – 87 pkt, Am J Surg 1999; Slim i wsp. – GIQLI przed operacją – 95,6 ±21 pkt., Am J Surg 2000; Kamolz i wsp – GIQLI przed operacją – 90, 4±10 pkt, Digest Liver Dis 2002; Ciovica i wsp. – GIQLI mierzony przed operacją – 86±19,8 pkt, J Gastrointest Surg 2005 i inni). Mierzony poziom odczuwanej jakości życia w trzy miesiące po zabiegu operacyjnym i w rok po operacji ulegał poprawie (odpowiednio 106±20 oraz 109±18 pkt.), ale w dalszym ciągu nie osiągał poziomu charakterystycznego dla zdrowej populacji. Poziom ten także nie był tak wysoki jak można byłoby się tego spodziewać na podstawie dostępnych w literaturze doniesień. Jeśli natomiast uwzględniono podział pacjentów na grupę bez obecności objawów somatyzacyjnych i grupę z obecnością mechanizmu konwersji, wykrywanego w badaniu MMPI, spostrzegamy bardzo zasadnicze różnice.
Choć odczuwany poziom życia przed operacją u obu grup jest tak samo niski (92±13 oraz 91±18), to w pomiarach wykonanych w trzy miesiące i w rok po operacji zauważamy, że u osób bez objawów somatyzacyjnych wzrost ten jest znacząco wyższy w stosunku do drugiej grupy. Co jest najbardziej istotne, to fakt, iż uzyskana poprawa w odczuwanej jakości życia w osób z „czystą postacią” choroby refluksowej jest znamienna statystycznie i zbliża się poziomem do średniej uzyskiwanej przez zdrową populację, tj. 116±12 punktów. Natomiast u pacjentów z nakładającymi się objawami somatyzacyjnymi zaobserwowana poprawa w punktacji uzyskiwanej w GIQLI nie jest istotna statystycznie. Wykazana w powyższych pomiarach tendencja jest potwierdzeniem stawianej tezy, że pacjenci, u których stwierdzane są w badaniu testem MMPI zmiany w profilu osobowościowym sugerujące istnienie somatyzacji, mimo uzyskanej pomocy w formie zabiegu operacyjnego zdecydowanie gorzej odczuwają subiektywnie pojmowaną jakość życia, wykazują mniejszą satysfakcję z przeprowadzonej terapii i obserwuje się u nich mniejszy odczuwany komfort zdrowotny. Znajduje to także potwierdzenie w obliczonych korelacjach między wynikami uzyskanymi w GIQLI a ilością zgłaszanych objawów po zabiegu operacyjnym. Zauważono, że zarówno u pacjentów z konwersją, jak i u pacjentów bez konwersji istnieje następująca zależność: im wyżej odczuwana jakość życia, tym mniejsze spektrum odczuwanych dolegliwości. Tak więc można stwierdzić, że kwestionariusz GIQLI bardzo dobrze koreluje ze zgłaszanymi przez pacjentów dolegliwościami, co w sposób pośredni stanowi o jego wartości diagnostycznej, a także znaleziona korelacja stanowi dowód na to, że GIQLI może w sposób wymierny świadczyć o wyniku terapii chirurgicznej, bo odczuwane objawy są bardzo ważnym wykładnikiem udanej operacji. Jeśli natomiast weźmiemy pod uwagę spektrum zgłaszanych dolegliwości przez pacjentów w rok po operacji, to pacjenci z konwersją częściej i z większym nasileniem uskarżali się na dolegliwości pooperacyjne, co jest zgodne z niższą punktacją w GIQLI.
Zwraca także uwagę fakt, jak u wielu osób ze zdiagnozowaną chorobą refluksową stwierdzono cechy osobowościowe charakterystyczne dla zjawiska somatyzacji, tj. u 50% pacjentów (w dostępnych doniesieniach rozpiętość stwierdzania w populacji objawów somatyzacji bądź konwersji jest bardzo różna – od 2% do 33% (24, 35), a w pracy prezentowanej przez Bakera (16) podwyższeniem na skali somatyzacji charakteryzowała się podgrupa 30% z chorobą refluksową). Jeżeli jest to tak częste zjawisko, że warto by się zastanowić nad włączeniem do normalnej puli badań diagnostycznych w kierunku GERD narzędzi diagnozy psychologicznej. Jeśli chodzi o sam test MMPI, należy pamiętać, że w codziennej praktyce klinicznej test ten może stanowić jedynie istotną i dogodną pomoc diagnostyczną, co nie zwalnia z konieczności własnej refleksji przy stawianiu ostatecznej diagnozy w odniesieniu do każdego pacjenta. Jeśli zaś u badanych pacjentów stwierdzimy zaburzenia psychiczne, o których była mowa wyżej, i zdecydujemy się na próbę psychoterapii u tych chorych przed przeprowadzeniem zabiegu operacyjnego, musimy zdawać sobie sprawę z następujących problemów. Osoby z wysokim poziomem hipochondrii, czyli jednym z wyróżników somatyzacji, nie rokują specjalnego powodzenia w psychoterapii. Są bardzo krytyczne wobec psychoterapeuty, bronią się przed każdą próbą psychologicznej interpretacji źródła lub mechanizmu ich problemów, nie mają wglądu w siebie. Często po krótkim okresie terapii dochodzą do wniosku, że terapeuta nie poświęca im dostatecznie dużo uwagi, że nie dostarcza im oparcia i nie wykazuje chęci zrozumienia ich problemów (23, 24, 28).
Ale na pewno warto podjąć wszelkie działania w celu zapewnienia jak najlepszej opieki medycznej i zaoferowania jak najszerszego wyboru form terapii, co zapewni jeszcze lepszy efekt końcowy naszej działalności. Dowodem na to jest praca Kamolza i wsp. (15) opublikowana w Scand J Gastroenterol w 2001 roku. Autorzy tej pracy oszacowali korzyści wynikające z połączenia psychologicznej interwencji obok zastosowanej laparoskopowej fundoplikacji sp. Nissena, którą wdrożono u pacjentów z objawami choroby refluksowej zależnymi od codziennego stresu (stress-raleted GERD symptoms). Jakość życia mierzona za pomocą GIQLI była znacznie obniżona przed operacją u pacjentów z objawami zależnymi od stresu. W grupie, w której zastosowano terapię psychologiczną zauważono znaczną poprawę w stosunku do grupy bez interwencji psychologa, jeśli chodzi o odczuwaną jakość życia, szczególnie w domenie objawów chorobowych. Biorąc pod uwagę końcowy wynik terapii nie znaleziono żadnych różnic w poprawie stanu zdrowia pomiędzy grupą z objawami GERD niezależnymi od stresu a grupą z objawami zależnymi od stresu, która została poddana psychoterapii. Wniosek podany przez autorów powyższego opracowania był następujący: pacjenci z zależnymi od stresu objawami GERD odnoszą znaczące korzyści z zastosowania terapii psychologicznej, co odzwierciedla się w wyższym poziomie odczuwanej jakości życia i mniejszym nasileniu dolegliwości. Stąd wysunięto sugestię, że u pacjentów z objawami GERD zależnymi od stresu zastosowanie wyłącznie leczenia chirurgicznego jest niekompletną formą terapii.
Spostrzeżenia z powyższego opracowania, choć dotyczą obecności wśród chorych z GERD stresu, a nie specyficznych uwarunkowań osobowościowych, pokrywają się z tymi, które uzyskano w niniejszym badaniu. Może więc warto poważnie rozważyć propozycję prezentowaną przez autorów o połączeniu w określonych przypadkach tradycyjnej terapii chirurgicznej z terapią psychologiczną. Na pewno trudno będzie przełamać pewne schematy funkcjonujące w środowisku zarówno lekarskim, jak i pacjentów, ale dla uzyskania lepszych wyników terapeutycznych i większej satysfakcji z obu stron, warto podjąć próbę zmiany sposobu kwalifikacji do tego popularnego zabiegu, jakim jest fundoplikacja.
WNIOSKI
Na podstawie uzyskanych wyników w powyższej pracy wyciągnięto następujące wnioski:
1. Odczuwana jakość życia u chorych z chorobą refluksową jest zdecydowanie niska, zaś po operacji antyrefluksowej odczuwana jakość życia ulega poprawie, ale nie osiąga poziomu charakterystycznego dla zdrowej populacji.
2. Stwierdzane za pomocą badania MMPI w populacji chorych na chorobę refluksową zaburzenia psychiczne pod postacią somatyzacji mają zasadniczy wpływ na odbiór odczuwanej jakości życia oraz wyniku terapeutycznego: odczuwana przez chorych ze stwierdzoną tendencją do somatyzacji jakość życia po operacji jest zdecydowanie niższa, zaś jakość życia po operacji w grupie chorych bez objawów somatyzacji jest zdecydowanie wyższa oraz zbliża się do poziomu charakterystycznego dla zdrowej populacji.
3. Kwestionariusz GIQLI jest wystarczająco czułym narzędziem do pomiaru wyniku leczenia chirurgicznego po laparoskopowej fundoplikacji.
Podsumowując: wnioski płynące z realizowanego eksperymentu, poprzez lepsze zrozumienie wielopoziomowości choroby refluksowej (m.in. nakładania się objawów somatyzacyjnych na istniejącą chorobę refluksową), mają szanse pomóc lekarzom w efektywniejszym dobraniu metody leczniczej w zależności nie tylko od wyników badań dodatkowych, a także od istnienia specyficznych uwarunkowań psychologicznych. Piśmiennictwo
1. Bianchi Porro G.: Gastroenterologia i hepatologia. Wydawnictwo CZELEJ 2003.
2. Wytyczne PTG-E: choroba refluksowa przełyku. Przedruk z Gastroenterologii Polskiej 2005; 12, 4.
3. Bremner R.M., DeMeester T.R.: Pre- and Postoperative Assessment in Gastroesophageal Reflux Disease. w: Functional Investigation in Esophageal Disease (Scarpignato C, Galmiche J-P eds) Karger AG Basel 1994; 260-287.
4. Szmidt J.: Podstawy chirurgii. Wyd. Medycyna Praktyczna, Kraków 2004.
5. Dent J., et al.: An Evidence-based Appraisal of Reflux Disease Management – the General Workshop Report. Gut 1998; 44 (Suppl.) 2: 1-16.
6. Przytulski K.: Jakość życia w chorobie refluksowej. Gastroenterologia Polska 2004; 11, 6: 559-563.
7. Yacavone R.F., et al.: Quality of Life Measurement in Gastroenterology: What Is Available? AJG 2001; 96, 2: 285-297.
8. Bujok G., Tombarkiewicz M.: Jakość życia uwarunkowana stanem zdrowia jako nowy problem kliniczny. Wiadomości Lekarskie 2005; 58, 1-2: 67-70.
9. Velanovich V.: Using Qualityof Life Instruments to Assess Surgical Outcomes. Surgery 1999; 126: 1-4.
10. Manishi Prasad, et al.: The Impack of Treatment for Gastro-oesophageal Reflux Disease on Health Related Quality of Life. Pharmacoeconomics 2003; 21, 11: 769-790.
11. Kamolz T., et al.: Quality of Life and Surgical Outcome after Laparoscopic Nissen and Toupet Fundoplication: One-Year Follow-Up. Endoscopy 2000; 32, 5: 363-368.
12. Mobius C., et al.: Quality of Life before and after Laparoscopic Nissen Fundoplication. Surg. Endosc., 2001; 15: 353-356.
13. Slim K., et al.: Quality of Life before and after Laparoscopic Fundoplication. Am. J. Surg., 2000; 180: 41-45.
14. Velanovich V., et al.: Quality of Life Scale for Gastroesophageal Reflux Disease. J. Am. Coll. Surg., 1996; 183: 217-224.
15. Kamolz T., et al.: Psychological Intervention Influences the Outcome of Laparoscopic Antireflux Surgery in Patient with Stress-related Symptoms of Gastroesophageal Reflux Disease. Scand J. Gastroenterol., 2001; 8:800-805.
16. Baker L.H., et al.: Psychological Distress in Patient with Gastroesophageal Reflux Disease. Am. J. Gastroenterol., 1995; 90: 1797-1803.
17. Johnston B., et al.: Stress, Personality and Social Support in Gastroesophageal Reflux Disease. J. Psychosom. Res., 1995; 39: 221-226.
18. Wright C.E., et al.: The Effect of Psychological Stress on Symptom Severity and Perception in Patients with Gastro-oesophageal Reflux. J. Psych. Res., 2005, 59: 415-424.
19. Latimer P.R.: Functional Gastrointestinal Disorders. New York: Springer, 1983.
20. Rubin J., et al.: Measuring the Effects of Emotion on Esophageal Motility. Psychosom. Med., 1962; 170-6.
21. Kamolz T., et al.: Psychological Intervention Influences the Outcome of Laparoscopic Antireflux Surgery in Patient with Stress-related Symptoms of Gastroesophageal Reflux Disease. Scand J. Gastroenterol., 2001; 8: 800-805.
22. Hurwitz T.A.: Somatization and Conversion Disorder. Can. J. Psychiatry, 2004; 49: 172-178.
23. Owczarek K.: Analiza profili osobowości u osób z psychogennymi napadami rzekomopadaczkowymi i padaczkowymi na podstawie Minnesockiego Wielowymiarowego Inwentarza Osobowości (MMPI). Praca habilitacyjna, Warszawa 2002; Wyd. CMKP Warszawa.
24. Płocka-Lewandowska M.: Psychiatria w Praktyce Ogólnolekarskiej 2002; 2, 3: 183-186.
25. ICD-10 – Międzynarodowa Statystyczna Klasyfikacja Chorób i Problemów Zdrowotnych. Uniwersyteckie Wydawnictwo Medyczne – Vesalius. Kraków 1994. Rewizja dziesiąta.
26. Tarnowski W.: Obiektywna ocena skuteczności leczenia chirurgicznego zarzucania żołądkowo-przełykowego. Praca habilitacyjna, Warszawa 2003; Wyd. CMKP Warszawa
27. Tarnowski W., et al.: Laparoskopowe operacje antyrefluksowe – doświadczenia własne. Videochirurgia 2003; 8, 3/4: 4-8.
28. Matkowski M.: MMPI: badanie-opracowanie-interpretacja. Pracownia Terapii i Rozwoju Osobowości; Poznań 1992.
29. Bailles E., et al.: Psychiatric Disorders, Trauma and MMPI Profile in Spanish Sample of Nonepileptic Seizure Patients. General Hospital Psychiatry 26(2004): 310-315.
30. Monsen K., Havik O.E.: Psychological Functioning and Bodily Conditions in Patients with Pain Disorder Associated with Psychogical Factors. Br. J. Med. Psychology, 2001, 74:183-195.
31.Eypasch E., et al.: Gastrointestinal Quality of Life Index: Development, Validation and Application of a New Instrument. Br. J. Surg., 1995; 82: 216-222.
32. Kamolz T., et al.: Mid – and Long-term Quality of Life Assessments after Laparoscopic fFndoplication and Refundoplication: a Single Unit Review of More than 500 Antireflux Procedures. Digest. Liver. Dis., 2002; 34: 470-6.
33. Kalinowska E., et al.: Metody pomiaru jakości życia u chorych z chorobą refluksową przełyku. Gastroenterol. Pol., 2005; 12, 6: 531-536.
34. Heikkinen T., et al.: The Quality of Life of Gastroesophageal Reflux Disease Patients Waiting for an Antireflux Operation. Surg. Endosc., 2004; 18: 1712-1715.
35. Schwartz A.C., et al.: Treatment of Conversion Disorder in an African American Christian Woman: Cultural and Social Considerations. Am. J. Psych., 2001; 158: 1385-91.
otrzymano/received: 2007-04-16 zaakceptowano/accepted: 2007-07-10 Adres/address: *Ewa Kalinowska Klinika Chirurgii Ogólnej i Przewodu Pokarmowego ul. Czerniakowska 231, 00-416 Warszawa tel.: 502-128-792 e-mail: ewkalin@interia.pl Pełna wersja artykułu Jakość życia a zaburzenia osobowości u pacjentów z chorobą refluksową przełyku leczonych chirurgicznie dostępna w Czytelni Medycznej Borgis. |
Chcesz być na bieżąco? Polub nas na Facebooku: strona Wydawnictwa na Facebooku |








