Wydawca
|

|
ukazuje się od 1994 roku |
» Gojenie ran po operacjach w kanale odbytu© Borgis - Nowa Medycyna 1, s. 16-20
*Małgorzata Kołodziejczak1, Przemysław Ciesielski2, Anna Kosim1
Gojenie ran po operacjach w kanale odbytu
Post-operative wound healing in the anal canal
1Oddział Chirurgii z Pododdziałem Proktologii, Szpital na Solcu, Warszawa
Ordynator Oddziału: dr n. med. Jacek Bierca Kierownik Proktologii: dr hab. n. med. Małgorzata Kołodziejczak 2Oddział Chirurgii Ogólnej, Szpital Powiatowy, Wołomin Ordynator Oddziału: dr n. med. Krzysztof Górnicki Summary
The article discusses the problem of post-operative wound healing in the anal canal. The understanding of wound healing after proctologic operations requires precise knowledge of the anatomy of the anus and surrounding area. The article shows the anatomy of the anal canal and the principles of surgery technique during the operation of hemorrhoids and fistula. Authors discusses the specificity of wound healing in the anal canal, paying attention to the fact that the full recovery of after surgery takes a minimum of 6 weeks. The authors presented their experience with the preparations in promoting the healing of the anal canal, both the topical and general. The important role of post-operative wound healing control was highlighted. Frequent change of dressing, washing wounds, exchange of setons and apparent “interference” in the healing of the wound leads to healing from the bottom of the wound, which reduces significantly the possibility of recurrence of the fistula. Abnormal wound healing in the rectum can cause serious complications such as an abscesses, fistulas, anal canal stenosis, as well as functional disorders such as gas incontinence or even permanent stool incontinence. Many of these complications can be avoided by performing frequent checks after surgery. Key words: wound, hemorrhoids, anal fissure, anal fistula, stool incontinence
WSTĘP
Zrozumienie specyfiki gojenia ran w kanale odbytu wymaga dokładnej znajomości anatomii odbytu i okolicy przyodbytowej. Kanał odbytu wg definicji chirurgicznej przebiega od wysokości mięśnia dźwigacza do bruzdy międzyzwieraczowej (1). U kobiet od przodu kanał odbytu graniczy z pochwą i jest oddzielony od niej przegrodą odbytniczo-pochwową, zaś u mężczyzn przednia powierzchnia kanału odbytu przylega do opuszki prącia oraz do mięśni i powięzi krocza. Mięśnie otaczające kanał odbytu to gładkokomórkowy mięsień zwieracz wewnętrzny oraz poprzecznie prążkowany mięsień zwieracz zewnętrzny, który w górnej części przechodzi w mięsień łonowo-odbytniczy. Zwieracz zewnętrzny odbytu jest mięśniem zależnym od woli człowieka i w 80% odpowiada za wytwarzanie ciśnienia skurczowego w kanale odbytu. Mięsień zwieracz zewnętrzny składa się z trzech części: podskórnej, powierzchownej i głębokiej. Mięsień ten odpowiada za trzymanie stolca stałego. Mięsień zwieracz wewnętrzny pozostaje w stanie ciągłego skurczu i jest niezależny od woli człowieka, a jego działanie odpowiada za trzymanie gazów i stolca płynnego.
Mięsień łonowo-odbytniczy jest uważany za najważniejszy mięsień odpowiadający za trzymanie stolca u człowieka i jego uszkodzenie zawsze spowoduje nietrzymanie stolca. Do poziomu linii grzebieniastej (linii krypt i brodawek, gdzie znajdują się gruczoły odbytowe Hermana) znajduje się nabłonek wielowarstwowy płaski, wyposażony w receptory czuciowe. Ten bogato unerwiony nabłonek wyścielający kanał odbytu, pozbawiony włosów, gruczołów łojowych i potowych, nazywany jest anodermą. Miejsce połączenia anodermy ze skórą okolicy odbytu tworzy brzeg odbytu. Powyżej kresy grzebieniastej znajduje się około 1 cm pas błony śluzowej z receptorami czuciowymi, które warunkują rozróżnienie treści kałowej stałej, płynnej i gazów. Strefa ta ma duże znaczenie w tzw. czuciowym trzymaniu stolca, w związku z tym operując w kanale odbytu, powinno się dążyć do maksymalnego oszczędzenia błony śluzowej. Powyżej kresy grzebieniastej znajdują się guzki krwawnicze o budowie ciał jamistych. Hemoroidy są umiejscowione w obszarze pozbawionym receptorów bólowych, w związku z tym ból nie jest podstawowym objawem choroby hemoroidalnej.
SPECYFIKA GOJENIA RAN W KANALE ODBYTU
Według opinii prekursora proktologii w Polsce, Mieczysława Tylickiego, wszelkie rany chirurgiczne przy odbycie przeprowadzane na skórze powinny być szerokie, „odważne”, stwarzające warunki do dobrego drenażu, natomiast rany chirurgiczne w kanale odbytu powinny być oszczędne (2, 3).
Przyczyna takiego postępowania wynika z chęci zaoszczędzenia bogatej w receptory czuciowe strefy przejściowej, gdyż zbyt obszerne wycięcie tej strefy może doprowadzić do tzw. czuciowego nietrzymania stolca, czyli do sytuacji, w której pacjent nie potrafi rozróżnić zawartości odbytnicy (gazy, stolec stały, stolec płynny). Pacjent cierpiący na czuciowe nietrzymanie stolca ma ciągłe uczucie nieskutecznego parcia na odbytnicę i wielokrotnie w ciągu doby musi korzystać z toalety. Czuciowe nietrzymanie stolca jest ciężkim kalectwem uniemożliwiającym pacjentowi normalne funkcjonowanie w rodzinie i społeczeństwie. Do takiego powikłania może dojść po nieprawidłowo wykonanej resekcji staplerowej sposobem Longo, podczas której może dojść do wycięcia okrężnie całej „strefy przejściowej”, jak również po klasycznej hemoroidektomii, kiedy nie pozostawia się między ranami „mostków” zdrowej błony śluzowej. Rany po operacjach proktologicznych powinny mieć kształt trójkąta, przy czym jego szczyt powinien znajdować się w kanale odbytu, a podstawa na zewnątrz. Najlepiej goją się rany przeprowadzone promieniście w stosunku do kanału odbytu.
Obecnie klasyczne wycięcie hemoroidów wykonuje się najczęściej dwiema metodami: metodą Milligana-Morgana (tzw. hemoroidektomia otwarta) (ryc. 1) i metodą Fergusona (tzw. hemoroidektomia zamknięta). Podczas wycięcia hemoroidów metodą Milligana-Morgana rany po usunięciu guzków krwawniczych są pozostawione do gojenia na otwarto, natomiast przy metodzie wycięcia hemoroidów sposobem Fergusona rany po usuniętych guzkach krwawniczych są zeszywane wchłanialnym szwem ciągłym. Pełne gojenie kanału odbytu po hemoroidektomii trwa co najmniej 6 tygodni. W tym okresie obowiązujące są dwie kontrole: po 7-10 dniach oraz po 6 tygodniach. W trakcie tych kontroli ocenia się prawidłowość procesu gojenia, można też zapobiec ewentualnym powikłaniom, np. zwężeniu odbytu, stosując w razie potrzeby mechaniczne rozszerzanie odbytu. Rana po wyciętej przetoce odbytu najlepiej się goi, jeśli jest pozostawiona do gojenia per secundam (ryc. 2, 3). Specyficzną cechą gojenia ran po operacjach proktologicznych jest zdolność do bardzo szybkiego zagojenia skóry, co w przypadku rany po wyciętej przetoce może okazać się niekorzystne, gdyż może prowadzić do wytworzenia się kolejnego kanału pod skórą i nawrotu przetoki. Dlatego ważne jest częste kontrolowanie pacjenta po operacji przetoki odbytu. Częsta zmiana opatrunków, płukanie rany, wymiana setonów i pozorne „przeszkadzanie” w gojeniu prowadzi do zagojenia rany od dna, co zmniejsza znacznie możliwość nawrotu przetoki. Ze względu na różne typy przetok i różną rozległość ran trudno jednoznacznie ustalić częstość kontroli chirurgicznych po operacjach. Są sytuacje, kiedy chirurg powinien oglądać pacjenta nawet codziennie, a kontrole wykonuje się przez kilka miesięcy.
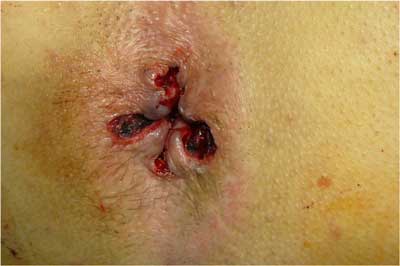 Ryc. 1. Rana po operacji sp. Milligana-Morgana.
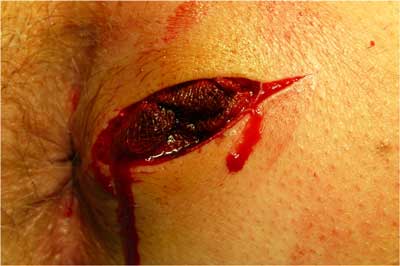 Ryc. 2. Rana po nacięciu ropnia.
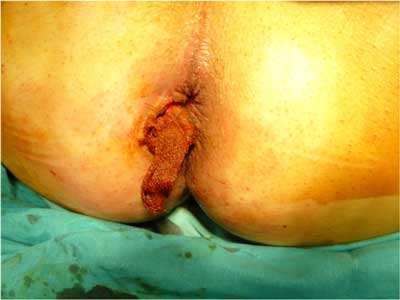 Ryc. 3. Rana po operacji przetoki.
PREPARATY STOSOWANE W GOJENIU KANAŁU ODBYTU
Kwas hialuronowy
Preparatem często stosowanym w gojeniu kanału odbytu jest kwas hialuronowy, należący chemicznie do glukozaminoglikanów (polisacharydów). Nazwa kwasu hialuronowego pochodzi od jego przezroczystej konsystencji (z gr. hyalos – szkło). Kwas hialuronowy działa nawilżająco na błonę śluzową kanału odbytu, dobrze rozpuszcza się w wodzie i jest dostępny na rynku w postaci czopków i maści. Regeneruje błonę śluzową w kanale odbytu i odbytnicy, przywraca jej napięcie i elastyczność, zwiększa aktywność fagocytarną oraz wpływa na ruchliwość i rozmnażanie fibroblastów. Można go również stosować w stanach zapalnych odbytu i odbytnicy, w zapaleniach krypt i leczeniu szczeliny odbytu. Zaletą preparatu jest fakt, że rzadko wywołuje reakcje alergiczne u pacjenta. Ponieważ kwas hialuronowy jest związkiem wiążącym wodę w skórze właściwej, jest szeroko stosowany również w medycynie estetycznej, m.in. do wypełniania zmarszczek.
Sukralfat
Ostatnio pojawiły się doniesienia wykazujące korzystne działanie sukralfatu w gojeniu kanału odbytu. Sukralfat jest substancją stosowaną w leczeniu choroby wrzodowej, działa lokalnie, przyspieszając gojenie. Gupta i wsp. (4) stosowali 7% maść z sukralfatu miejscowo 2 razy dziennie do kanału odbytu przez 6 tygodni, uzyskując 95% wyleczeń ran u pacjentów po fistulotomii. Ci sami autorzy wykazują korzystne działanie sulkralfatu w gojeniu kanału odbytu po hemoroidektomii (5). Biorąc pod uwagę praktycznie brak działań niepożądanych leku, jest to metoda obiecująca w gojeniu ran kanału odbytu. Autorzy niniejszego artykułu od niedawna zaczęli stosować ten preparat również w leczeniu szczelin odbytu z dobrym efektem.
Metronidazol
Jest tochemioterapeutykiem z grupy pochodnych imidazolu, skuteczny wobec wielu szczepów bakterii beztlenowych. Miejscowo może być stosowany do kanału odbytu w postaci maści bądź żelu, który również można stosować w gojeniu ran po wyciętych przetokach. Nie powinien być stosowany u kobiet w ciąży, karmiących oraz w przypadku alergii na pochodne imidazolu. Istnieją liczne doniesienia, że metronidazol stosowany miejscowo do kanału odbytu w postaci czopków lub maści nie tylko przyspiesza gojenie, ale także znacznie zmniejsza ból pooperacyjny (6-8). Podczas terapii metronidazolem pacjent nie powinien spożywać alkoholu.
Iruxol
Jest to dializat z krwi cieląt zawierający enzymy bakteryjne z hodowli Clostridium histolitycum, kolagenazę oraz proteazy. Enzymy te trawiąc martwicze tkanki, przyspieszają gojenie się ran. W proktologii żel z iruxolem stosowany jest w gojeniu rany po wyciętej przetoce. Żel należy stosować na rany sączące się, a maść na rany suche. Preparat ten może być stosowany u kobiet w ciąży.
preparaty obniżające napięcie mięśnia zwieracza wewnętrznego
Korzystne działanie na gojenie ran w kanale odbytu wykazują preparaty obniżające napięcie mięśnia zwieracza wewnętrznego, co wpływa na lepsze ukrwienie tkanek oraz swobodniejszy wypływ wydzieliny zapalnej z odbytu. Do takich preparatów należą blokery kanałów wapniowych oraz pochodne nitrogliceryny.
Blokery kanałów wapniowych
Maści na bazie blokerów kanałów wapniowych (np. 2% diltiazem) stosowane są w leczeniu szczelin odbytu. Szczelina jest szczególnym rodzajem rany w kanale odbytu powstałej m.in. na skutek zwiększonego napięcia mięśni zwieraczy. Diltiazem poprzez miejscowe działanie obniżające napięcie mięśni zwieraczy ułatwia wygojenie szczeliny. Działanie miejscowe diltiazemu wykorzystuje się również w gojeniu ran po hemoroidektomii (9). W Oddziale Proktologii 2% diltiazem stosowany jest miejscowo do kanału odbytu u pacjentów po różnych operacjach proktologicznych w celu zmniejszenia bólu.
Pochodne nitrogliceryny
Korzystne działanie podawania miejscowo działających preparatów nitrogliceryny w postaci mniejszego bólu pooperacyjnego i szybszego gojenia obserwuje się po hemoroidektomii (10), jakkolwiek są doniesienia, w których autorzy nie potwierdzają tego efektu, podkreślając jednocześnie częste objawy uboczne w postaci bólów głowy (11).
Niskoprocentowe maści na bazie nitrogliceryny poprzez poprawę ukrwienia w kanale odbytu pomagają w zagojeniu szczeliny. Działanie pochodnych nitrogliceryny oparte jest na teorii niedokrwiennej wskazującej na zaburzenia ukrwienia kanału odbytu jako najważniejszą przyczynę powstawania szczeliny (12, 13). W badaniach własnych wykazano porównywalną skuteczność preparatów nitrogliceryny oraz blokerów kanałów wapniowych w zagojeniu szczeliny, przy gorszej tolerancji nitrogliceryny (silne bóle głowy) (14).
Preparaty na bazie aloesu
Wyciąg z aloesu zwyczajnego (Aloe barbadensis) wspomaga procesy gojenia tkanek. W dostępnym piśmiennictwie pojawiają się jednak doniesienia o diametralnie różnym wpływie aloesu na gojenie ran. Badacze z Australii dokonali metaanalizy przeprowadzonych na ten temat badań (15). Ciekawą obserwacją było znaczące skrócenie czasu gojenia ran po hemoroidektomii, stosowanie aloesu nie miało jednak wpływu lub nawet wydłużało czas gojenia innych ran (np. po biopsji skórnej lub operacjach brzusznych).
Pochodne diosminy
Leki działające ogólnie i mogące przyśpieszyć gojenie rany w kanale odbytu, szczególnie po hemoroidektomii, to m.in. preparaty diosminy, które działają przeciwobrzękowo, przeciwzapalnie, antyagregacyjnie oraz zwiększają napięcie naczyń żylnych. Zmniejszają obrzęk kanału odbytu po hemoroidektomii.
Pochodne ruszczyka kolczastego
Innym preparatem podawanym doustnie i zmniejszającym obrzęk tkanek w kanale odbytu jest wyciąg z korzenia ruszczyka kolczastego. Stosowane są preparaty zawierające trzy składniki, z których dwa pierwsze należą do grupy flawonoidów: wyciąg z korzenia ruszczyka kolczastego, metylochalkon hesperydyny i kwas askorbinowy.
Zarówno pochodne diosminy, jak i preparaty ruszczyka kolczastego są uważane za bezpieczne dla ciężarnej i płodu.
Rola antybiotyków w gojeniu ran po operacjach w kanale odbytu
Antybiotyki stosuje się po operacjach proktologicznych w przypadkach ran bardzo rozległych, w gojeniu powikłanym oraz u pacjentów z obniżoną odpornością (zakażonych wirusem HIV, po chemioterapii, z cukrzycą). Pacjent po niepowikłanej hemoroidektomii, fistulotomii, fistulektomii, czy też wycięciu szczeliny nie wymaga podania antybiotyku. Warunkiem dobrego gojenia jest w tym przypadku pozostawienie ran otwartych oraz częsta zmiana opatrunków i kontrole chirurgiczne.
Rola ciepłych nasiadówek w leczeniu ran w kanale odbytu
Ciepłe nasiadówki poprzez rozkurczające działanie na mięsień zwieracz wewnętrzny i jednocześnie efekt przeciwbólowy mają korzystne działanie na gojenie ran w kanale odbytu.
Woda utleniona (nadtlenek wodoru)
Woda utleniona w postaci 3-3,5% roztworów jest środkiem powszechnie stosowanym do płukania ran.
Autorzy nie polecają stosowania wody utlenionej w samym kanale odbytu, natomiast może być stosowana do przepłukiwania ran przy odbycie, np. po operacjach przetok. Woda utleniona ma właściwości hemolityczne i oczyszczające ranę, jakkolwiek rola wody utlenionej jako środka bakteriobójczego jest dyskusyjna. Obecnie jest już pewne, że jej właściwości bakteriobójcze są krótkotrwałe, a dłuższe stosowanie wody utlenionej może wręcz opóźniać gojenie rany. Według American Medical Association płukanie ran wodą utlenioną powoduje mechaniczne oczyszczenie rany, natomiast nie wpływa na florę bakteryjną (16). We własnej praktyce klinicznej 3% wodę utlenioną stosujemy przez kilka dni do płukania ran po operacjach przy odbycie (np. po operacjach przetok), natomiast po około tygodniu po zabiegu operacyjnym zaleca się mycie rany zwykłą wodą. Niezależnie od stosowania wody utlenionej już od pierwszej zmiany opatrunku po operacji proktologicznej pacjent ma zalecone mycie krocza bieżącą wodą z mydłem.
POWIKŁANIA
Do powikłań mogących wystąpić w przebiegu gojenia ran w kanale odbytu należą:
1. Infekcja
Tak jak w przypadku ran o innej lokalizacji i w tym przypadku mogą wystąpić powikłania infekcyjne. Częstą przyczyną infekcji w ranie po operacji proktologicznej jest jej szczelne zeszycie niezapewniające odpowiedniego drenażu. W takim przypadku należy jak najszybciej zdjąć szwy skórne, pobrać posiew w kierunku bakterii tlenowych i beztlenowych oraz wdrożyć antybiotykoterapię.
Wtórnie do infekcji w ranie może powstać ropień lub/i przetoka odbytu.
2. Zwężenie kanału odbytu
Najczęstszą przyczyną zwężenia jest zbyt szerokie wycięcie guzków krwawniczych i wytworzenie się blizny zwężającej. Powikłanie to można stwierdzić w trakcie kontroli po zabiegu. Należy wtedy zalecić pacjentowi rozszerzanie kanału odbytu palcem lub dilatatorem. Leczenie operacyjne zwężenia odbytu stosuje się w nielicznych przypadkach zwężenia 3 st. (zwężenie nie przepuszcza palca V), pamiętając, że każda następna operacja może skutkować kolejnym zwężeniem.
3. Zaburzenia czynnościowe: nietrzymanie gazów, stolca stałego, stolca płynnego
Nietrzymanie gazów, jako objaw przejściowy po operacji w kanale odbytu występuje u wielu pacjentów. Objaw ten jest związany z częściowym wycięciem receptorów czuciowych. Jeśli pozostawione „mostki” zdrowej błony śluzowej są odpowiednio szerokie, w ciągu około 6 tygodni powinna nastąpić regeneracja błony śluzowej i ustąpienie przykrych dolegliwości.
Stałe nietrzymanie gazów może być związane z przecięciem mięśnia zwieracza wewnętrznego, co może mieć miejsce u pacjentów po operacji szczeliny oraz może być związane z rozległym wycięciem tzw. strefy przejściowej, gdzie występują receptory czuciowe.
4. Opóźnione gojenie rany
U niektórych pacjentów, szczególnie po operacjach przetok, rana goi się zbyt długo. Wtedy jedynym skutecznym sposobem jest tzw. chirurgiczne odświeżanie rany, związane z częstym jej łyżeczkowaniem, które pobudza ranę do gojenia.
Przedłużone gojenie rany w kanale odbytu może się wiązać ze zbyt dużą powierzchnią rany pooperacyjnej przez niepozostawianie dostatecznie szerokich mostków śluzówkowych. Niektóre doniesienia wykazują, że chorzy po operacjach z użyciem ligasura, czy też noża harmonicznego odczuwają mniejsze dolegliwości bólowe, krótszy jest też czas hospitalizacji. Mniejsze niż po operacji tradycyjnej rany goją się w krótszym czasie i pacjenci szybciej powracają do pełnej sprawności (17-20).
PODSUMOWANIE
Dobra znajomość anatomii kanału odbytu, przestrzeganie podstawowych zasad operacji, do których należy oszczędzanie błony śluzowej w kanale oraz stwarzanie warunków dobrego drenażu w ranach przy odbycie oraz częste kontrole pooperacyjne to podstawowe czynniki warunkujące dobre zagojenie rany po operacji proktologicznej. Według autorów pozostałe czynniki, takie jak zastosowany antybiotyk, czy też miejscowe preparaty mają zdecydowanie mniejsze znaczenie w zagojeniu rany.Szczególnie istotne jest przewidywanie i zapobieganie niektórym powikłaniom infekcyjnym i proktologicznym powikłaniom czynnościowym, do czego przyczyniają się w znacznym stopniu kontrole po zabiegu. Piśmiennictwo
1. Dziki A: Anatomia i fizjologia dolnego odcinka przewodu pokarmowego. [W:] Bielecki K, Dziki A (red.): Proktologia. PZWL, Warszawa 2000, 17-41. 2. Tylicki M: Operacje proktologiczne. PZWL, Warszawa 1973, 22-23. 3. Kołodziejczak M: Leczenie proktologicznych chorób zapalnych u kobiet w ciąży i w okresie okołoporodowym. [W:] Kołodziejczak M (red.): Leczenie chorób proktologicznych w okresie ciąży i porodu. Wydawnictwo Medyczne Borgis, Warszawa 2010, 59-97. 4. Gupta PJ, Heda PS, Shriraro SA et al.: Topical sucralfate treatment of anal fistulotomy wounds: A randomized placebo-controlled trial. Dis Colon Rectum 2011; 54(6): 699-703. 5. Gupta PJ, Heda PS, Kalaskar S, Tamaskar VP: Topical sucralfate decreases pain after hemorrhoidectomy and improves healing: a randomized, blinded, controlled study. Dis Colon Rectum 2008; 51: 231-234. 6. Nicholson TJ, Armstrong D: Topical metronidazole (10 percent) decreases posthemorrhoidectomy pain and improves healing. Dis Colon Rectum 2004; 47: 711-716. 7. Carapeti EA, Kamm MA, McDonald PJ, Phillips RK: Double-blind randomised controlled trial of effect of metronidazole on pain after day-case haemorrhoidectomy. Lancet 1998; 351: 169-172. 8. Balfour L, Stojkovic SG, Botterill ID et al.: A randomized, double-blind trial of the effect of metronidazole on pain after closed hemorrhoidectomy. Dis Colon Rectum 2002; 45: 1186-1190. 9. Silverman R, Bendick PJ, Wasvary HJ: A randomized, prospective, double-blind, placebo-controlled trial of the effect of a calcium channel blocker ointment on pain after hemorrhoidectomy. Dis Colon Rectum 2005; 48: 1913-1916. 10. Huang DY, Yoon SG, Kim HS et al.: Effect of 0.2 percent glyceryltrinitrate ointment on woulnd healing after hemorrhoidectomy: results of a randomized, prospective, double-blind, placebo-controlled trial. Dis Colon Rectum 2003; 46: 950-954. 11. Wasvary HJ, Hain J, Mosed-Vogel M et al.: Randomized, prospective, double-blind, placebo-controlled trial of effect of nitroglycerin ointment on pain after hemorrhoidectomy. Dis Colon Rectum 2001; 44: 1069-1073. 12. Schouten WR, Briel JW, Auwerda JJ et al.: Ischemic nature of anal fissure. Br J Surg 1996; 83: 63-65. 13. Schouten WR, Briel JW, Boerma MO et al.: Pathophysiological aspects and clinical outcome of intra-anal application of isosorbidedinitrate in patients with chronic anal fissure. Gut 1996; 39: 465-469. 14. Bielecki K, Kołodziejczak M: A prospective randomized trial of diltiazem and glyceryltrinitrate ointment in the treatment of chronic fissure. Colorectal Dis 2003; 5: 256-257. 15. Dat AD, Poon F, Pham KB: Aloe vera for treating acute and chronic wounds. Cochrane Database Syst Rev 2012; 15,2: CD008762. doi: 10.1002/14651858.CD008762.pub2. 16. Rodeheaver GT: Wound cleansing, wound irrigation, wound disinfection. [In:] Krasner D, Kane D: Chronic Wound Care: A Clinical Source Book for Healthcare Professionals, Second Edition. Wayne, PA: Health Management Publications. Inc 1997: 97-108. 17. Peters CJ, Botterill I, Ambrose NS et al.: Ligasure trademark vs. conventional diathermy haemorrhoidectomy: long-term follow-up of a randomised clinical trial. Colorectal Di 2005; 7(4): 350-353. 18. Mastakov MY, Buettner PG, Ho YH: Updated meta-analysis of randomized controlled trials comparing conventional excisional haemorrhoidectomy with LigaSure for haemorrhoids. Tech Coloproctol 2008; 12(3): 229-239. 19. Altomare DF, Milito G, Andreoli R: Ligasure Precise vs. conventional diathermy foe Milligan-Morgan hemorrhoidectomy: a prospective, randomized, multicenter trial. Dis Colon Rectum 2008; 51: 541-519. 20. Kołodziejczak M, Sudoł-Szopińska I, Obcowska A: Powikłania po operacjach koloproktologicznych. Nowa Medycyna 2010; 3: 66-73.
otrzymano/received: 2013-01-17 zaakceptowano/accepted: 2013-02-11 Adres/address: *Małgorzata Kołodziejczak Oddział Chirurgii Ogólnej z Oddziałem Proktologii Szpital na Solcu ul. Solec 93, 00-382 Warszawa tel.: +48 (22) 625-22-31 e-mail: drkolodziejczak@o2.pl Artykułu Gojenie ran po operacjach w kanale odbytu w Czytelni Medycznej Borgis. |